Resumen
Según
la Organización Mundial de la Salud (OMS), la depresión es un trastorno mental
frecuente. Afecta a más de 300 millones de personas en el mundo. La aparición
en las edades pediátricas es
creciente.
Se realizó una investigación descriptiva, prospectiva y transversal
con el objetivo de caracterizar a los familiares de pacientes con
diagnóstico de depresion
hospitalizados en el servicio de Psiquiatría Infantil del Hospital Pediátrico
Provincial "Mártires de Las Tunas", entre enero y diciembre del 2020. Se
determinaron variables epidemiológicas de los parentales, se evaluó conocimientos
generales sobre el trastorno
y se identificaron los mitos presentes en ellos. El universo lo
constituyeron 285
familiares
de los pacientes
internados en
sala y
la muestra quedó
conformada por 26
familiares
de los menores
con un trastorno depresivo.
Se utilizó
la estadística descriptiva que
permitió
organizar y clasificar los indicadores cuantitativos que se obtuvieron mediante
tablas de distribución de frecuencias y gráficos. Predominó el género
femenino, las edades entre 36 y 45 años, el nivel escolar preuniversitario y la
procedencia urbana. Las madres
resultaron el parentesco más notorio, los antecedentes patológicos familiares
más frecuentes fueron los intentos suicidas y el trastorno depresivo. Se
constató, la
presencia de mitos y deficientes
conocimientos en los padres y/o tutores sobre las manifestaciones generales de
la depresión en niños. Se
enfatiza en la necesidad de continuar trabajando en la educación de las
familias promoviendo hábitos saludables de vida que permitan prevenir la
depresión de niños y adolescentes contribuyendo así a preservar la salud mental
Infanto-juvenil.
Palabras clave: familiares; trastorno
depresivo; niños;
adolescentes.
Abstract
According
to the World Health Organization (WHO), depression is a common mental disorder.
It affects more than 300 million people in the world. The appearance in
pediatric ages is increasing. A descriptive, prospective and cross-sectional
investigation was carried out with the objective of characterizing the
relatives of patients with a diagnosis of depression hospitalized in the Child
Psychiatry service of the Provincial Pediatric Hospital "Mártires de Las
Tunas", between January and December 2020. Epidemiological variables of
the parents were determined, general knowledge about the disorder was evaluated
and the myths present in them were identified. The universe was made up of 285
relatives of the patients admitted to the ward and the sample was made up of 26
relatives of the children with a depressive disorder. Descriptive statistics
were used to organize and classify the quantitative indicators that were
obtained through frequency distribution tables and graphs. The female gender,
the ages between 36 and 45 years, the pre-university school level and the urban
origin predominated. The mothers were the most notable kinship, the most
frequent family pathological antecedents were suicide attempts and depressive
disorder. The presence of myths and poor knowledge in parents and / or
guardians about the general manifestations of depression in children was found.
It emphasizes the need to continue working in the education of families promoting
healthy life habits that prevent depression in children and adolescents, thus
contributing to preserve child-youth mental health.
Keywords: Family;
Depressive disorder; Children;
Adolescent.
Caracterización
de los Familiares de Pacientes Ingresados con Diagnóstico de Depresión
La
depresión es un trastorno mental que ha aumentado gradualmente en la población
en general y, constantemente, se hace cada vez más presente en las familias,
ocasionando la búsqueda de ayuda tanto en los servicios de atención primaria de
la comunidad como en los servicios psiquiátricos hospitalarios. Entre los
desórdenes médicos, la depresión es una de las más frecuentes, sea aisladamente
o en comorbilidad con otras entidades clínicas. (Kaye, Morton,
Bowcutt, & Maupin, 2000)
Es una enfermedad que, mayormente, pasa desapercibida tanto para los
profesionales como para las familias, perjudicando los resultados de la
asistencia al paciente. Los datos estadísticos son una prueba de esto pues
revelan sólo una pequeña parte del 'iceberg', la visible (Alarcón,
1972).
La
depresión (del latín depressus, abatimiento) es uno de los trastornos
psiquiátricos más antiguos de los que se conoce. Inicialmente fue denominada
melancolía (del griego antiguo μέλας "negro"
y χολή "bilis"), sin embargo, no
representan lo mismo. Aparece descrita o referenciada en numerosos escritos y
tratados médicos de la Antigüedad. El origen del término se encuentra en
Hipócrates, aunque hay que esperar hasta el año 1725, cuando el británico Richard
Blackmore rebautiza el cuadro con el término actual de depresión. Hasta el
nacimiento de la psiquiatría moderna, su origen y sus tratamientos alternan
entre la magia y una terapia ambientalista de carácter empírico (dietas,
paseos, música, etc.) pero, con el advenimiento de la controversia de la
biopsiquiatría y el despegue de la psicofarmacología, pasa a ser descrita como
una enfermedad más. Su alta prevalencia y su relación con la esfera emocional
la han convertido, a lo largo de la historia, en frecuente recurso artístico e
incluso en bandera de movimientos culturales como el romanticismo. El origen de
la depresión es complejo, ya que en su aparición influyen factores genéticos,
biológicos y psicosociales.
La
depresión infantil en los años 70 aún no era considerada como una patología.
Entonces se pensaba que los niños eran seres alegres por naturaleza, lloran y
están tristes por estados pasajeros. En el año 1975, la depresión infantil es
aceptada como una patología por el Nacional Institute of Mental Health
(Estados Unidos) (Méndez,
1998)
Según
la OMS, la depresión es un trastorno mental frecuente, en la actualidad, una de
cada seis personas de la población, en algún momento en el curso de sus vidas
sufrirán de depresión, se calcula que afecta a más de 300 millones de personas
en el mundo. Es la principal causa mundial de discapacidad y contribuye de
forma muy importante a la carga mundial general de morbilidad. Afecta más a la
mujer que al hombre. Se caracteriza por la presencia de tristeza, pérdida de
interés o placer, sentimientos de culpa o falta de autoestima, trastornos del
sueño o del apetito, sensación de cansancio y falta de concentración, puede
llegar a hacerse crónica o recurrente y dificultar sensiblemente el desempeño
en el trabajo o la escuela y la capacidad para afrontar la vida diaria. En su
forma más grave, puede conducir al suicidio. Es considerado por la OMS, el
"flagelo del siglo" (OMS, 2018).
Muchos
niños y adolescentes no reciben el tratamiento que necesitan. Esto es en parte
porque puede ser difícil distinguir entre la depresión y un cambio normal de
estado de ánimo
(Morales,
2017).
Las
manifestaciones de la depresión en niños, según algunos estudios, son
detectadas con cierta dificultad, especialmente por los padres de
familia quienes subestiman
este
trastorno afectivo y se resisten a ver los síntomas depresivos en sus
hijos o por alguna razón no son capaces de apreciarlos (Aguilar, Raya, Pino,
& Herruzo, 2019).
Contrariamente
a las creencias populares y los mitos existentes, los trastornos
depresivos no son causados por una debilidad personal, un fallo de carácter o
como consecuencia de una inmadurez psicológica latente. Una compleja
combinación de factores biológicos, psicológicos y ambientales contribuye y
desempeña una función determinante en la aparición, la consolidación y el
desarrollo de los síntomas característicos de la depresión (Royo &
Fernández, 2017).
Los
trastornos depresivos a pesar de estar reconocidos como entidades clínicas en
niños y adolescentes, aún en la actualidad presentan de manera significativa
fallas en los diagnósticos, pues aunque existan síntomas claros de depresión
y/o ansiedad en los pacientes, éstos son subestimados por familiares y
profesionales de la salud (Royo
& Fernández, 2017).
Todo lo anterior se origina por una serie de mitos o creencias populares que,
como manto negro, cubre al paciente deprimido (Suárez, 2018).
Ante
esta situación, muchos estudios alertan de la alta prevalencia de la depresión
en edades tempranas. Los trastornos emocionales en la infancia pueden influir
de forma importante en el desarrollo integral de los niños, ya que estos
trastornos afectan a todas las áreas del funcionamiento humano (cognitivo,
emocional, somático y comportamental). Además, cuando ocurren en la
infancia/adolescencia suelen ir asociados a consecuencias negativas (bajo
rendimiento académico, problemas de relaciones familiares y sociales, problemas
de salud, tentativas de suicidio, suicidio consumado…) (González,
Silva & Torres, 2020).
El
ritmo de vida que se vive en la actualidad ha provocado que no sólo los niveles
de estrés vayan en aumento entre los adultos, sino también en los niños y
jóvenes. El estrés generado en los adultos por el exceso de trabajo, la
inseguridad, los problemas económicos o emocionales que viven los padres de
familia son transmitidos a los niños, quienes son los más vulnerables a la hora
de desarrollar estrés a temprana edad y con ello enfermedades somáticas y
psiquiátricas como: gastritis, colitis, diabetes, trastornos emocionales, entre
otras (Gozzer
& Santana, 2017).
Según
asegura el departamento de salud de la Generalitat de Catalunya en un boletín
de farmacovigilancia que ésta edita, entre un 2% y un 6% de niños y
adolescentes padecen depresiones y el suicidio aparece como la tercera causa de
muerte en adolescentes (Elia,
2018).
Por otro lado, se calcula que aproximadamente 1,3 millones de jóvenes entre 15
y 19 años padecen depresión en los Estados Unidos. Sufrir depresión en la
infancia o adolescencia incrementa en un 60% ó 70% el riesgo de continuar con
la depresión en la edad adulta (Lee et al., 2014).
El
Ministerio de Salud Pública de Cuba señaló que la depresión se presentó con una
prevalencia de 4,9 %; de las personas que demandan servicios de salud en
Atención Primaria, el 25 % están deprimidas, el 60 % de las personas evoluciona
hacia la cronicidad y las recaídas ocurren entre el 50 % y el 80 % de los
enfermos (Ministerio de Salud Pública, 2020).
En
Las Tunas
son
insuficientes los estudios que traten la depresión propiamente dicha en niños y
adolescentes, en el Hospital Pediátrico se abrió una línea investigativa sobre
el Trastorno depresivo, teniendo en cuenta el aumento del mismo en la población
infanto juvenil tunera en los últimos años ,
surgiendo la necesidad de realizar una investigación que permita caracterizar
a los familiares de los pacientes ingresados por depresion en el
servicio de psiquiatría de dicho hospital y así conocer el
grado de conocimiento que ellos poseen con respecto a esta
enfermedad.
Método
Se
realizó una investigación observacional, descriptiva, prospectiva y de corte
transversal con el objetivo de caracterizar a los familiares de
niños(as) y adolescentes con diagnóstico de depresión, hospitalizados en el
servicio de Psiquiatría Infantil del Hospital Pediátrico Provincial
"Mártires de Las Tunas"; durante el período de
enero a diciembre del 2020.
El
universo lo constituyeron 285
familiares
de los pacientes
hospitalizados en el servicio de psiquiatría infantil de dicha institución
durante el año señalado y la muestra de estudio quedó constituida por 26 familiares de los niños y
adolescentes, cuya causa de ingreso fue un trastorno depresivo, según los criterios
diagnósticos del DSM-5 (American Psychiatric Association). Se
excluyeron aquellos familiares
de los pacientes
que abandonaron el Hospital antes de ser egresados.
La
técnica para la recolección de datos fue un cuestionario, diseñado por la
investigadora y avalado por 5
especialistas en la materia. Las
preguntas fueron redactadas con relación al objetivo de la investigación. La
recolección de los datos obtenidos se procesó a través del método manual
simple,
se
realizó una base de datos en procesador de texto Word XP para el procesamiento
de la información obtenida, se utilizó la estadística descriptiva a través del
análisis porcentual.
Se
informó a las familias de niños y adolescentes que ingresaron por depresión en
el Servicio de Psiquiatría del Hospital Pediátrico “Mártires de Las Tunas” el
objetivo de dicha investigación; se les explicó que la misma sería
rigurosamente discreta y que los resultados se utilizarían solamente con fines
investigativos, educativos y docentes. Respetando así el Código de la Niñez y
la Juventud vigente en Cuba, con el propósito de determinar el nivel de
conocimiento de los familiares de los pacientes acerca de la enfermedad de los
hijos y de cómo manejarlos. Lográndose de esta manera que ellos firmaran el
consentimiento informado.
Resultados
y
Discusión
La
depresión infantil ha comenzado a ser un problema creciente en las sociedades,
además de producir infelicidad severa a muchos niños/as, supone una fuente de
preocupación y pérdidas desde un punto de vista social y comunitario. Este
hecho es tan difícil de entender y aceptar que durante mucho tiempo se ha
negado la existencia de la depresión en los niños/as; sin embargo se ha
comprobado lo contrario, la depresión infantil existe, y tiene síntomas comunes
a la depresión de los adultos, aunque posee otras peculiaridades, que la hacen
diferente en su manifestación de acuerdo a la edad en la que se presentan. Es
de vital importancia que tanto los padres, como los maestros conozcan y se
informen sobre este trastorno, ya que en la actualidad los problemas que se
derivan de la depresión infantil son cada vez más grandes y afectan a todas las
áreas del conocimiento y de la personalidad del niño/a.
El
estudio de las cogniciones, las creencias, los pensamientos y los sentimientos
parentales puede ampliar nuestro conocimiento del desarrollo infantil. Por todo lo
anteriormente planteado se decide realizar un estudio con el objetivo de caracterizar a
los familiares
de los pacientes hospitalizados por depresion, en la sala de Psiquiatría del
Hospital Pediátrico Provincial.
La
muestra total quedo constituida por 26 familiares de los niños y
adolescentes hospitalizados por depresión durante el período de enero a diciembre
del 2020.
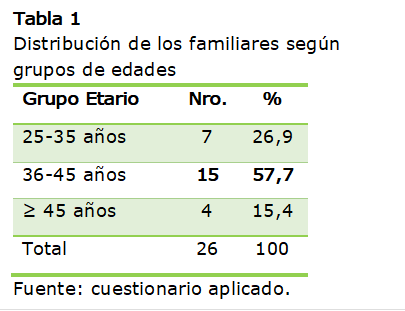 La Tabla 1
muestra la distribución de los familiares según grupos etarios. Se conformaron
tres grupos teniendo en cuenta las características físicas y mentales de esas
edades, observándose que el 58 % de los parentales perteneció al grupo entre 36
y 45 años de edad.
La Tabla 1
muestra la distribución de los familiares según grupos etarios. Se conformaron
tres grupos teniendo en cuenta las características físicas y mentales de esas
edades, observándose que el 58 % de los parentales perteneció al grupo entre 36
y 45 años de edad.
 En
opinión de los autores este resultado se debe a que “en Cuba la fecundidad es y
ha sido siempre temprana, la mayoría de los nacimientos se registran entre los
20 y los 24 años y un porciento elevado (casi el 68%) ocurren entre los 20 y
los 29” (Silva,
2017).
Para el periodo de estudio, en promedio, más de la mitad (58%) de los padres
que tienen entre 36 y 45 años han sido padres a edad temprana. Es fundamentan
el papel tan relevante que tiene la familia en la salud mental de los hijos y
las madres adolescentes son inestables emocionalmente además de generalmente
pertenecen a hogares disfuncionales que brindan poco o nulo apoyo social y
económico a estas jóvenes y a su hijo. Tales situaciones, llevan a la joven
madre a formar una familia monoparental carente del acompañamiento familiar y
el apoyo afectivo que necesita, dificultando como consecuencia el proceso de la
crianza, todo lo cual contribuye con la aparición de trastornos afectivos en
los hijos, especialmente la depresion.
En
opinión de los autores este resultado se debe a que “en Cuba la fecundidad es y
ha sido siempre temprana, la mayoría de los nacimientos se registran entre los
20 y los 24 años y un porciento elevado (casi el 68%) ocurren entre los 20 y
los 29” (Silva,
2017).
Para el periodo de estudio, en promedio, más de la mitad (58%) de los padres
que tienen entre 36 y 45 años han sido padres a edad temprana. Es fundamentan
el papel tan relevante que tiene la familia en la salud mental de los hijos y
las madres adolescentes son inestables emocionalmente además de generalmente
pertenecen a hogares disfuncionales que brindan poco o nulo apoyo social y
económico a estas jóvenes y a su hijo. Tales situaciones, llevan a la joven
madre a formar una familia monoparental carente del acompañamiento familiar y
el apoyo afectivo que necesita, dificultando como consecuencia el proceso de la
crianza, todo lo cual contribuye con la aparición de trastornos afectivos en
los hijos, especialmente la depresion.
El
resultado obtenido concuerda con diversos estudios realizados en otros países (Barrientos
et al.,2010; Vargas,
Villafaña, Moysén &
Eguiluz, 2019), y
en Cuba (Corrales,
2020; Peña, 2018),
correspondiendo con las cifras registradas en el anuario estadístico de salud
2019,
(Ministerio de Salud Pública,
2020),
en el cual
se muestra que la mayoría de personas de la provincia de Las Tunas se
encuentran en este grupo de edades. No se encontraron investigaciones
discordantes en este aspecto.
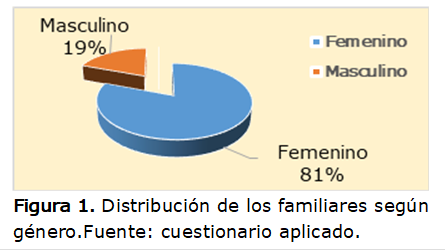
La Figura 1
muestra la distribución según sexo, en él se observa un predominio del sexo
femenino en el 81%, lo cual es fácilmente entendible y concordante con el resto
de las investigaciones revisadas tanto nacionales como internacionales (Aranda,
2017; Corrales, 2020; Peña, 2018). En
opinión de los autores, la diferencia está dada en que la mujer se ha
transformado desde épocas antepasadas en la cuidadora y criadora por
excelencia, asumiendo no solo el papel de madre sino también supliendo las
necesidades básicas de la familia por ello no es de extrañar que sea esta la
más representada en el estudio, pues es quien cuida de hijos y/o nietos durante
el internamiento hospitalario.
Los
diferentes estudios revisados describen que son las mujeres quienes se encargan
del cuidado de un familiar en situación de dependencia. Resultado determinado
por factores culturales que le han asignado a la mujer el papel de cuidar como
algo propio de su sexo (Aranda,
2017; Martínez, Lorenzo, Llantá, 2019).
La
carga familiar como la prestación de cuidados no se reparte, habitualmente, de
forma equitativa entre los miembros de la familia. Existe un familiar
denominado cuidador principal, que mayoritariamente se define como la persona
que pasa más horas al día atendiendo y cuidando al familiar enfermo (Martínez
et al., 2019).
Esta figura del cuidador principal acostumbra a recaer en las mujeres que, hoy
por hoy, siguen siendo las que se ocupan de las tareas domésticas y de las
responsabilidades familiares, bien como actividad exclusiva, bien como
extensión de la jornada laboral extradoméstica, y son quienes generalmente se
responsabilizan de la prestación de cuidados a familiares enfermos, lo que
supone en muchos casos un importante obstáculo para su integración en el
sistema productivo, al ser ésta una tarea intensiva en trabajo y tiempo, y
conciliación entre la vida familiar y la vida laboral (Ramos et
al., 2019).
En
consecuencia, aun cuando la familia tiene un papel importante en el cuidado del
depresivo, las tareas que conforman el hecho de cuidar no se reparten
igualitariamente entre los miembros de la familia, sino que en muchos casos se
convierte en una cuestión básicamente femenina e individual lo que supone una
sobrecarga física y emocional importante en el miembro de la familia más
implicado en el cuidado (Almeida et al., 2018; Hormaza,
Amezquita, & 2018;
Rossignoli,
2019).
Según
el estudio de Ortiz, Blando, Figueroa,
Pinto, & Sánchez (2006), con respecto al sexo, se evidencia que del
100% (33) de los cuidadores familiares, el 78,8%(26) son mujeres y el
21,2%(7) son hombres.
La
descripción del perfil del cuidador principal de pacientes con algún tipo de
enfermedad crónica o discapacidad coincide en numerosos estudios a nivel
internacional y nacional, en que generalmente son mujeres las que desempeñan
esta tarea, cuyas edades oscilan entre 40 y 59 años. (Begara & Bascoy,
2017; Garzón, Pascual, & Collazo, 2018; Ramos et
al., 2019).
En
Cuba, a pesar de que la mujer tiene un papel protagónico en las disímiles
tareas de la sociedad, aún persisten criterios heredados de generaciones
pasadas, donde enmarcan a la mujer en la responsabilidad del cuidado. En la
literatura consultada, más del 70 % de la muestra, lo cual coincide con los
resultados obtenidos en el estudio. (Garzón et al., 2018)
Como
puede observarse en la Tabla 2 las madres representaron el 65,3% de la muestra
en cuanto al grado de parentesco de las personas encuestadas y los menores
afectados con depresión.
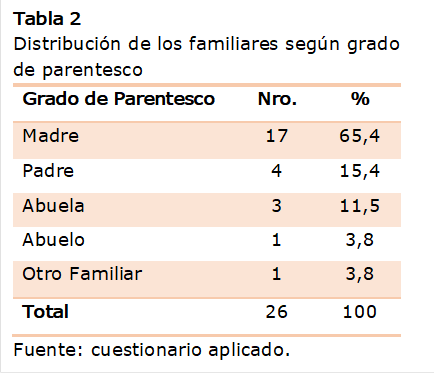
En
opinión de los autores la diferencia está dada en que el cuidado de los hijos
es generalmente atribuido a la madre, además de que muchos hogares estaban
desintegrados o integrados por la sola presencia de la figura materna. En Cuba
es frecuente que la madre cuide de los hijos mientras el padre se encarga de
suplir económicamente a la familia, por lo que pudiera ser la causa del mayor
número de mujeres y menos de los hombres durante el ingreso.
 Según un
estudio realizado en el Hospital Pediátrico de Las Tunas lo anterior se relaciona
con el proceso de la adjudicación y asunción de roles desde lo social, como
fenómeno psicológico, en el que se le adjudica un rol y la persona lo asume o
no, en el caso del rol de cuidador este se asocia directamente y sin acción
crítica del fenómeno por las madres, solo en casos muy específicos es que es
asumido por los padres, entiéndase por fallecimiento de
estas, discapacidad, abandonos o que se encuentre en alguna sanción
penitenciaria. (Corrales,
2020)
En estudios realizados en el 2017 por Aranda, en Perú, se concuerda con la
presente investigación,
constatándose
la prevalencia de cuidadores del sexo femenino, en estos casos fundamentalmente
las madres, abuelas, tías o hermanas es de un 95.8% y en el caso de los hombres
solo en un 4,2%.
Según un
estudio realizado en el Hospital Pediátrico de Las Tunas lo anterior se relaciona
con el proceso de la adjudicación y asunción de roles desde lo social, como
fenómeno psicológico, en el que se le adjudica un rol y la persona lo asume o
no, en el caso del rol de cuidador este se asocia directamente y sin acción
crítica del fenómeno por las madres, solo en casos muy específicos es que es
asumido por los padres, entiéndase por fallecimiento de
estas, discapacidad, abandonos o que se encuentre en alguna sanción
penitenciaria. (Corrales,
2020)
En estudios realizados en el 2017 por Aranda, en Perú, se concuerda con la
presente investigación,
constatándose
la prevalencia de cuidadores del sexo femenino, en estos casos fundamentalmente
las madres, abuelas, tías o hermanas es de un 95.8% y en el caso de los hombres
solo en un 4,2%.
También
estos resultados son similares a otras investigaciones internacionales que
constataron que respecto al parentesco con el paciente, se obtuvo que del
100%(33) de cuidadores, el 57,6%(19) son madres, el 18,2%(6) son hermanas, el
12,2%(4) son padres, el 9,15%(3) son hijos y sólo el 3%(1) es cónyuge (Hormaza
& Amezquita, 2018).
En España encontraron que el 96, 3 % de las cuidadoras son madres, y el 3,7 %
dijo ser abuelas (Begara
& Bascoy, 2017) Sin
embargo, se constata
pocos
estudios anteriores sobre el tema en Cuba.
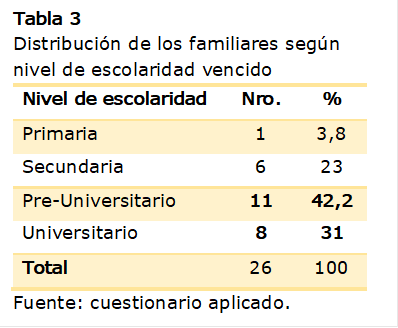
Al
analizar la escolaridad de los padres de los pacientes deprimidos se encontró que
prevalece el nivel medio superior y universitario en un 42,2% y 31%
respectivamente
(Tabla 3).
En opinión de los autores este dato está en estrecha relación con el principio
de la educación en Cuba; las personas nacidas luego del triunfo de la
Revolución han tenido derecho a la superación profesional, lo cual coincide con
otras investigaciones realizadas en el país (Corrales, 2020; Morales,
2017; Peña, 2018). Por el
contrario, los perfiles foráneos describen a cuidadoras con niveles básicos de
instrucción (Caqueo,
Gutiérrez, Ferrer, & Darrigrande, 2012; González, Hermosillo, Vacio,
Peralta, & Wagner, 2015).
En la primera etapa de la vida, los niños pasan la mayor parte del
tiempo con su familia; por ello, esta interacción va a determinar, en buena
medida, su desarrollo presente y futuro. La influencia familiar viene
determinada en gran parte por el estilo educativo de los progenitores,
definido como el conjunto de conductas o actitudes desarrolladas por
los padres y madres hacia sus hijos en las relaciones cotidianas (Espejel
& Jiménez, 2019).
El nivel educativo de los padres es identificado como uno de los factores
familiares que inciden en la manera en que interactúan los miembros de la
familia al fomentar la adopción de guiones cognitivos, creencias y valores que
están relacionados con el comportamiento (Abuya, Mumah,
Austrian, Mutisya, & Kabiru, 2018). La baja escolaridad de los padres
constituye un factor de riesgo y se relaciona con un nivel económico más bajo y
con una pobre calidad de vida y escasez de estrategias de aprendizaje que
ayuden a los hijos al éxito en la vida. (Soto, Da Cuña, Gutiérrez,
Barreira, 2018)
Se debe tener en cuenta que la familia es el eje principal en el que se forma
el niño y dependiendo de las herramientas que le brinden los padres para
confrontar la vida y dar respuesta a sus momentos de frustración le darán
elementos suficientes para desarrollar una adecuada autoestima y adquirir con
facilidad las habilidades sociales. Son los padres los encargados de mantener
el equilibrio emocional de los miembros del grupo para garantizar mayor
funcionalidad en un ambiente armónico; un entorno de violencia y hostilidad es
el más propenso a desencadenar poca tolerancia a la frustración y a la
depresión (Gómez,
Jaimes, & Cañas, 2019)
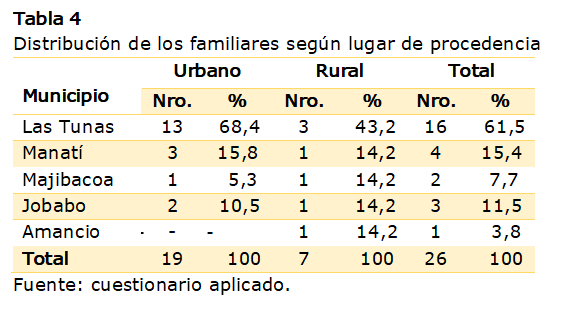 La Tabla 4
muestra la distribución de la población estudiada según área de procedencia
observándose el predominio marcado de las zonas urbanas, así como del municipio
cabecera, 68,4 %.
La Tabla 4
muestra la distribución de la población estudiada según área de procedencia
observándose el predominio marcado de las zonas urbanas, así como del municipio
cabecera, 68,4 %.
Las
tres cuartas partes de la población tunera residen en áreas urbanas; sólo un
cuarto de los habitantes vive en zonas rurales (Ministerio de Salud Pública, 2020) En
opinión de los autores, esta puede ser la razón por la que hubo un porciento
elevado procedentes de zonas urbanas de los familiares de los pacientes con depresión
hospitalizados.
Las
características de la urbanización moderna pueden tener efectos nocivos sobre
la salud mental por la influencia de los factores estresantes más frecuentes y
de acontecimientos vitales adversos como los entornos superpoblados y
contaminados, la pobreza y la dependencia de una economía monetaria, los altos
niveles de violencia y el escaso apoyo social (Rey, Bella, &
Jing, 2017).
Es
evidente que en los últimos 50 años se ha pasado de un modelo de familia
extensa a familia nuclear, y del contexto rural a un predominante contexto
urbano. (Rey
et al., 2017).
El lugar de procedencia es una variable muy poco contemplada en los estudios de
depresión infantil.
Los
resultados obtenidos por Polaino y García (1993), no
encuentran ninguna diferencia entre las distintas zonas de residencia, lo cual
no coincide con esta investigación; sin embargo Domenech y Polaino (1990) obtuvieron
porcentajes mayores de depresión en las zonas urbanas que en las rurales, siendo
similar a los resultados obtenido por la autora en el presente estudio.
Como
se ha dicho antes, generalmente la prevalencia de depresión en las zonas
rurales es menos que la de las zonas urbanas. Los factores contextuales que
podrían disminuir las probabilidades de sufrir una depresión en las zonas
rurales serían el entorno idílico, la estabilidad residencial, los estrechos
vínculos sociales y las redes sociales estables. Otro aspecto que podría
reducir las probabilidades de sufrir depresión en el ámbito rural serían las
características propias de los residentes de estas áreas: la resiliencia, la
independencia y la autosuficiencia. Mientras que en las zonas urbanas, el
tráfico de vehículos, la gente, la inseguridad, la contaminación, el ruido, el
transporte público, los atascos, el metro, las manifestaciones y las marchas,
los accidentes automovilísticos, las inundaciones, el calor, la prisa y el
horario de verano, son considerados factores estresantes. (Provensal,
2013)
Desde que la sociedad se urbanizó, el estilo de vida rural se ha considerado
que es menos inductor de riesgo para la depresión.
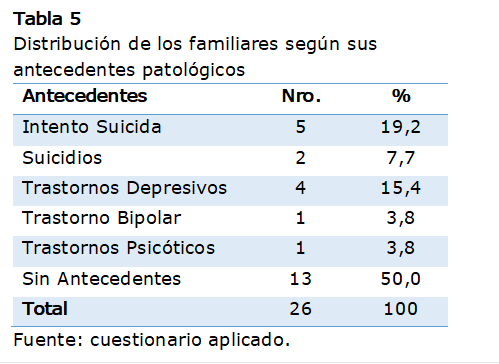
Al analizar la Tabla 5 se comprobó que el 50 % de la muestra estudiada presentó
algún tipo de antecedente patológico de trastornos psiquiátricos, prevaleciendo
los intentos suicidas y los trastornos depresivos en un 19,3% y 15,4%
respectivamente.
La depresión no sigue un patrón clásico de herencia mendeliana. Su transmisión
se explica con el modelo de “umbral de la susceptibilidad”. Esto significa que
los factores ambientales y genéticos interactúan entre sí para dar una carga
global de riesgo de presentar depresión. Las personas que superan el “umbral de
susceptibilidad” presentarán la enfermedad. El desarrollo de depresión depende
de factores genéticos y ambientales (Marcheco, 2015).
Es un consenso la influencia directa de factores biológicos, genéticos y
psicosociales en el surgimiento de la depresión. Este panorama otorga a la
familia, entorno en el que se presentan los tres factores mencionados, mayor
protagonismo al momento de entender esta enfermedad.
Numerosas investigaciones evidencian de manera clara que el ambiente familiar
tiene una significativa intervención en la aparición de sintomatología
depresiva en los hijos (Merricka,
et al., 2017)
Por otro lado, los síntomas depresivos de los padres afectan de manera directa
e indirecta a sus hijos. Ya desde la gestación, la depresión influye en el
desarrollo del feto. Al comparar imágenes de resonancia magnética entre bebés
de madres con síntomas depresivos y bebés con madres sin estos síntomas, un
grupo de investigadores encontraron que aquellos bebés de madres con historia
de depresión durante el embarazo tenían mayores alteraciones en la materia
blanca, una estructura involucrada con el proceso de comunicación entre las diferentes
regiones del cerebro (Dean,
Planalp, &
Wooten,
2018).
Entre 7% y 20% de mujeres sufren de problemas de ansiedad o depresión durante y
después de la gestación, afectando a los hijos, no porque se transmita como una
enfermedad contagiosa, sino porque la madre con sintomatología depresiva
manifiesta poca capacidad de darle a su hijo la estimulación y el cuidado que
necesita (Wu
et al., 2019).
Otra variable del entorno familiar que es, especialmente necesaria a tomar en
cuenta, es el estilo de crianza como factor que tiene impacto a largo plazo en
la salud mental de los hijos. El estilo autoritativo, en el que existen altos
niveles de exigencia, normas y castigos excesivos, bajos niveles de afecto y
poca cercanía en las relaciones entre los miembros; así como el estilo
permisivo, en el que la disciplina y las normas están ausentes, promueven un
entorno en el que los hijos tienen mayor probabilidad de desencadenar síntomas
depresivos (Ebrahimi,
Amiri, Mohamadlou, & Rezapur, 2017).
Resulta evidente, entonces, considerar que la salud mental de los hijos está
estrechamente relacionada, aunque no determinada, por la salud mental de los
padres.
Tomar en cuenta el entorno familiar y la salud de cada uno de los padres
permite tener una vista más amplia al momento de prevenir e intervenir en casos
de depresión. Es necesario entender la depresión en contexto y promover la
búsqueda de tratamientos eficaces que aborden a la persona afectada y su
entorno más cercano de manera integral.
 En estudios
realizados en el Hospital Pediátrico de las Tunas, en familiares de pacientes
con depresión y otros trastornos psiquiátricos, se encontró que en el 59.18 %
de la muestra general algún miembro de la familia había padecido en algún
momento de su historia de vida de procesos depresivos y el 71.43% tenía antecedentes
de intentos suicida (Peña, 2018). Por su
parte, Corrales (2020)
observó
la presencia de trastornos psicopatológicos en 153 parentales para 30,6% con
predominio de antecedentes de conductas suicidas 42 (8,9%), seguido de
trastornos neuróticos fundamentalmente depresión, 37 (7,2%) y alcoholismo 33 (6,4%).
En estudios
realizados en el Hospital Pediátrico de las Tunas, en familiares de pacientes
con depresión y otros trastornos psiquiátricos, se encontró que en el 59.18 %
de la muestra general algún miembro de la familia había padecido en algún
momento de su historia de vida de procesos depresivos y el 71.43% tenía antecedentes
de intentos suicida (Peña, 2018). Por su
parte, Corrales (2020)
observó
la presencia de trastornos psicopatológicos en 153 parentales para 30,6% con
predominio de antecedentes de conductas suicidas 42 (8,9%), seguido de
trastornos neuróticos fundamentalmente depresión, 37 (7,2%) y alcoholismo 33 (6,4%).
En
México, Arciniega (2012)
corroboró
que el 33% de las familias estudiadas presentaron algún tipo de psicopatología
familiar y depresión. Soriano
et
al.
(2003)
demostraron que en la muestra estudiada, 49% tenían antecedentes familiares de
patología psiquiátrica (sobre todo de la madre y hermanas) y en el 5% se
registró la presencia de suicidio familiar. Todo lo cual es concordante con los
resultados de este estudio.
En
la literatura revisada múltiples autores coinciden en plantear que la
probabilidad de presentar psicopatología es entre 2 y 3 veces mayor cuando hay
trastornos psiquiátricos en los padres y que el riesgo general para desarrollar
psicopatología familiar y depresión obtenida entre los padres e hijos de tres
generaciones es de 2,5 a 2,7 veces, lo cual los coloca en un nivel II de alto
riesgo para presentar trastornos emocionales y problemas en el comportamiento (Arciniega,
2012; Dean et al., 2018; Larios, Laborde, Sánchez, Gaviria, & Lastre, 2017;
Silva et al., 2017; Soriano, De la Torre, Soriano, 2003).
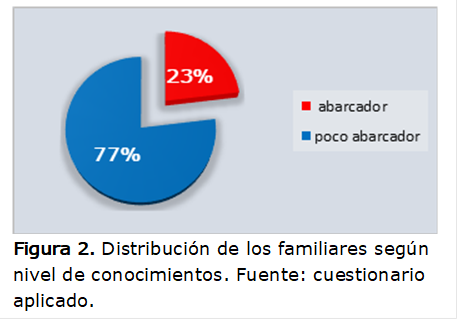
Se pudo comprobar en el análisis realizado por los autores sobre el nivel de
conocimientos de los familiares de los menores hospitalizados por depresión,
como puede verse en la Figura 2, el 77 % de la muestra presentó un escaso
conocimiento en cuanto al trastorno depresivo presente en sus hijos.
Las
ideas de las personas sobre la depresión han
cambiado con los años. Nueva tecnología y nuevas investigaciones muestran que
la depresión es una enfermedad, al igual que el asma o la insuficiencia cardíaca (Melendro,
De-Juanas, Rodríguez, 2017; OPS, 2018). Sin embargo, a pesar de ser uno de los
problemas de la salud mental más frecuentes, todavía existen muchos mitos
erróneos acerca de la depresión, en opinión de los autores esta es la razón por
la que predominó un porciento tan elevado de familiares con escasos
conocimientos e ideas equivocadas sobre la enfermedad de su hijo, lo cual es
muy preocupante porque estos malentendidos contribuyen al estigma social que
existe en torno a la depresión, haciendo que muchos de los afectados se nieguen
a hablar de sus síntomas o incluso a buscar ayuda y de todos es conocido que un
diagnóstico oportuno es fundamental para evitar futuros trastornos en el
paciente.
En
la literatura internacional se encontraron varios estudios sobre los
conocimientos de las personas acerca de la depresión que ayudó a hacer
comparaciones. Siendo muchas de ellas concordante con esta investigación. Un
estudio realizado en Perú permitió saber los conocimientos de los médicos de
atención primaria con respecto a la depresión arrojó que, el nivel de
conocimientos fue regular en 18 (16,2%) participantes; y bajo, en 93 (83,8%),
ninguno tuvo un nivel de conocimientos alto (Olivera, Villalobos,
& León, 2016).
Por otra parte, al cuantificar los conocimientos de los padres de niños con
depresión obtuvieron que el 85,3% presentó conocimientos deficientes sobre las
manifestaciones generales de la depresión en niños. (De la Cruz, Flores,
Salazar, 2014). En Chile
alcanzaron los siguientes resultados: de los 25 entrevistados la mayoría (80%)
no tiene conocimiento de la enfermedad (Arias, 2016).
Sin
embargo, otra pesquisa realizada en Perú, pero con médicos de un hospital de
tercer nivel de atención, proyectó que el 15,93% demostró conocimiento
insuficiente, 73,45% conocimiento moderado, y 10,62% conocimiento suficiente
sobre depresión (Agreda, Galindo,
Larios, Arévalo, & Cruzado, 2017), lo cual no es
concordante.
Estudios
nacionales demuestran que en Santiago de Cuba del total de individuos
encuestados se observaron diferencias estadísticamente significativas entre la
percepción de los conocimientos sobre la depresión y lo que realmente se sabe.
Solo coinciden en una buena percepción de sus conocimientos el 47% de la
muestra. Un 12% cree conocer sobre la depresión, sus síntomas, tratamientos y
causas que la producen, y por sus respuestas al cuestionario, constatamos que
posee un conocimiento insuficiente. Por otra parte, el 41 % considera conocer poco
a pesar de que responde correctamente más del 75% de las preguntas que denotan
conocimiento sobre la enfermedad. (Rodríguez et al., 2015) Un
estudio de intervención realizado en Ciego de Ávila, Cuba, demostró que antes
de la preparación educativa presentaron niveles bajos de conocimiento acerca de
la depresión (96,9%), su prevención (84,4%) y cuándo ser valorado por un
especialista (75%) de sus participantes respectivamente (Mayo,
López, & García, 2011)
Todo lo cual es coincidente con la presente investigación.
Estos
resultados sugieren que el nivel de información que se brinda a pacientes y
familiares, a través de los médicos y enfermeras de la familia de la provincia,
y otros especialistas vinculados con los mismos, es aún insuficiente, y que se
hace necesario ejecutar acciones de promoción y prevención de salud para esta
enfermedad, así como la capacitación sobre la enfermedad del personal de salud
en general.
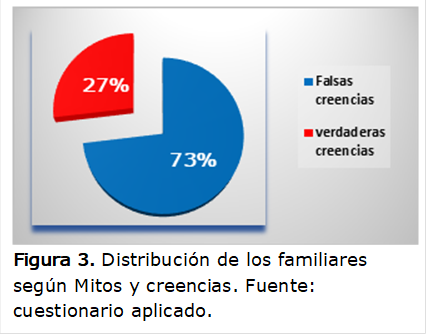 La
Figura 3
muestra la distribución de los familiares en cuanto a sus creencias y mitos
sobre la depresión de sus hijos, se observó que 19 personas que representan el
73% de la muestra expresaron opiniones falsas con respecto al tema tratado.
La
Figura 3
muestra la distribución de los familiares en cuanto a sus creencias y mitos
sobre la depresión de sus hijos, se observó que 19 personas que representan el
73% de la muestra expresaron opiniones falsas con respecto al tema tratado.
Resulta
interesante que aun existiendo un grupo importante de investigaciones acerca de
la depresión se aprecien mitos y falsas creencias sobre la misma tanto en la población
general como dentro de los profesionales de la salud, siendo esto una de las
principales limitaciones a la hora de diagnosticar y tratar oportunamente a
estos pacientes, trayendo como consecuencias que se dilate todo este proceso y
se enturbie el pronóstico de los mismos (García, 2018).
Muchos
estudios se han desarrollado en la actualidad, en este sentido, entre ellos
investigaciones generalmente orientadas a los aspectos biológicos, orgánicos,
de la enfermedad, que contribuyen en mucho para su comprensión; sin embargo,
también son necesarias investigaciones relativas a las vivencias y creencias
del portador de depresión y de sus familiares, que puedan complementar estos
estudios y ayudar a entenderla en sus variadas perspectivas (Organización
Mundial de la Salud, 2016).
La consideración de aspectos sociales y culturales, además del biológico, que
involucra la depresión, permite una visión más amplia del problema, haciendo
posible la puesta en marcha de programas que respondan a la realidad y necesidades
de nuestros pacientes
(Morales, 2017).
Es
ésta una variable muy poco contemplada en los estudios de depresión infantil.
De hecho, no se encontraron estudios nacionales o internacionales que nos
permitan comparar los resultados obtenidos en esta investigación.
Al
estudiar una enfermedad hay que tener en cuenta que ella está imbuida de
factores culturales que orientan las vivencias. Considerar aisladamente los
aspectos pertinentes a la enfermedad y la salud perjudica la comprensión de su
funcionamiento como elementos de un sistema cultural que sólo pueden ser
aprendidos en un proceso de relación mutua (Crempien et al., 2017).
Inicialmente la enfermedad es vivenciada en el medio familiar. Sabemos que
cuanto más precoz es la percepción de signos y síntomas depresivos y la
búsqueda de ayuda profesional, más rápida es la remisión de los síntomas y el
alivio de esta vivencia.
Los
mitos en la salud mental no hacen más que desinformar y crear muchos más
estigmas sobre la importancia de tratar estas enfermedades (Sanz &
García, 2017ª; Sanz & García, 2017b; Sanz &
García, 2020).
El
alto número de familiares con creencias erróneas o falsas hallado en este
estudio podría deberse en opinión de los autores a deficiencias en el sistema
de salud, la escasez de programas educativos estructurados sobre salud mental (depresión
en niños), actividades laborales de los padres de familia que pueden interferir
en su participación en los programas educativos, deficiente información y falta
de difusión de los medios de comunicación sobre el tema expuesto, diferimiento
de los problemas depresivos para evaluación especializada o falta de conciencia
de la magnitud del problema.
Conclusiones
En el estudio predominaron los familiares entre 36 y 45 años, del sexo
femenino; el grado de parentesco más notorio fueron las madres, con nivel
escolar preuniversitario y universitario, provenientes de las zonas urbanas de
la provincia, siendo el municipio Tunas el más representativo. Los antecedentes
patológicos familiares más frecuentes fueron los intentos suicidas y el
trastorno depresivo. Se constató la presencia de mitos y deficientes
conocimientos en los padres y/o tutores sobre las manifestaciones generales de
la depresión en niños.
En resumen, es recomendable continuar el estudio de las familias, ya que esta
constituye una unidad dinámica y compleja, extendiéndolo a poblaciones sanas
donde sean más fiables su relación con el comportamiento de niños y
adolescentes; además realizar estudios de intervención donde se eduque a la
familia, promoviendo hábitos saludables y así prevenir la depresión de niños y
adolescentes contribuyendo así a preservar la salud mental Infanto-juvenil.
Referencias
Abuya, B., Mumah, J.,
Austrian, K., Mutisya, M., & Kabiru, C. (2018). Mothers’ Education and
Girls’ Achievement in Kibera: The Link with Self-Efficacy. SAGE Open. 8(1): 10-17. https://doi.org/10.1177/2158244018765608
Agreda-Carrillo, E.,
Galindo-Morales, M., Larios-Falcón, K., Arévalo-Flores, J., & Cruzado, Lizardo.
(2017).
Conocimientos, actitudes y prácticas sobre depresión mayor en médicos
residentes de un hospital de tercer nivel de atención en Lima, Perú. Rev
Neuropsiquiatr [Internet]. Abr; 80(2): 94-104. http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S003485972017000200003&lng=es.http://dx.doi.org/10.20453/rnp.v80i2.3090.
Aguilar-Yamuza,
B., Raya-Trenas, A., Pino-Osuna, M., & Herruzo-Cabrera, J. (2019). Relación
entre el estilo de crianza parental y la depresión y ansiedad en niños entre 3
y 13 años. Revista de Psicología Clínica con Niños y Adolescentes, 6, 36–43. https://www.revistapcna.com/sites/default/files/05_3.pdf
Alarcón, R.
(1972). El evento precipitante en la depresión neurótica 1. Revisión de la
literatura. Rev Neuropsiquiatría, 35(3), 194–211.
Almeida
Salinas, O., Amaya Díaz, L.P., Gallardo Gaviria, J.M., Sanabria Pico, K.J.,
Galvis Cala, & M.C. (2018). Evaluación de las reacciones psicológicas
presentes en padres y/o cuidador principal de paciente oncológico pediátrico en
la ciudad de Bucaramanga durante el año 2017. Bol. Redipe [Internet]. 7(6):84-103.
https://revista.redipe.org/index.php/1/article/view/513
American
Psychiatric Association.
(2018) Diagnostic and statistical manual of mental disorders (5ª
Ed.).Arlington, VA: American Psychiatric Association.
https://www.psychiatry.org/psychiatrists/practice/dsm
Aranda F.
(2017). Depresión y Ansiedad en cuidadores primarios en Instituto Nacional de
Salud del Niño. An. Fac. Méd. Lima, Perú. 78(3). www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1025-5583201
Arciniega
Buenrostro, L. (2012). Detección temprana de factores de riesgo para la salud
mental en preescolares. Tesis de Maestría. Escuela Nacional de
Enfermería y Obstetricia. México.
Arias Mora-Valdivia,
F.A. (2016). Caracterización
de la adherencia al tratamiento antidepresivo en hombres atendidos en la red de
salud pública de río bueno durante el periodo 2014-2015.Tesis de Grado.
Facultad de Ciencias. Chile.
Barrientos-Acosta, V.,
Mendoza-Sánchez, H., Sainz-Vázquez, L., Pérez-Hernández, C.,
Gil-Alfaro, I., & Soler-Huerta, E. (2010). Depresión y tipología
familiar en un grupo de adolescentes mexicanos. Rev. Med. Fam., 12(3).
https://www.medigraphic.com/pdfs/medfam/amf-2010/amf103b.pdf
Begara O, &
Bascoy A. (2017). Activación contra la depresión. España: Psicoactiva.
http://www.lne.es/blogs/psicoactivamente/activacioncontraladepresin
Caqueo-Urízar,
A., Gutiérrez-Maldonado, J., Ferrer-García, M., & Darrigrande-Molina, P.
(2012). Sobrecarga en cuidadores aymaras de pacientes con esquizofrenia. Revista
de psiquiatría y salud mental. 5 (3):191-196.https://www.elsevier.es/es-revista-revista-psiquiatria-salud-mental--286-articulo-sobrecarga-cuidadores-aymaras-pacientes-con-S1888989111001091
Corrales Gongora,
Y. (2020). La Familia y su influencia en los problemas de comportamiento de
niños y adolescentes hospitalizados. Trabajo de terminación de residencia. Facultad
Ciencias Médicas. Tunas.
Crempien,
C., de la Parra, G., Grez, M., Valdés, C., López, M,J., & Krause M. (2017).
Características sociodemográficas y clínicas de pacientes diagnosticados con
depresión en Centros Comunitarios de Salud Mental (COSAM) de Santiago, Chile. Rev
Chil Neuro-Psiquiatr [Internet]. 55 (1):10-19. https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S071792272017000100004&lng=es
De la
Cruz-Vila, N., Flores-Díaz, K., Salazar-García, M.C. (2014). Nivel de
conocimiento de los padres de familia sobre las manifestaciones de depresión en
niños de dos centros educativos. Rev enferm Herediana. 7(2):97-106.
https://pesquisa.bvsalud.org/portal/resource/pt/lil-765305?lang=es
Dean, D.
Planalp, E., & Wooten, W. (2018). Association of Prenatal Maternal
Depression and Anxiety Symptoms with Infant White Matter Microstructure. JAMA
Pediatrics;
172(10): 973-981. https://jamanetwork.com/journals/jamapediatrics/fullarticle/2696977
Domenech,
L., & Polaino, L. (1990). Epidemiología de la depresión infantil. Espaxs:
Barcelona.
Ebrahimi,
L. Amiri, M., Mohamadlou, M., & Rezapur, R. (2017). Attachment
Styles, Parenting Styles, and Depression. International Journal of Mental
Health and Addiction. 15(3), 1-5. https://www.researchgate.net/publication/317973396_Attachment_Styles_Parenting_Styles_and_Depression
Elia, J.
(2018). Generalidades sobre los trastornos mentales en niños y adolescentes. [Internet].
https://www.msdmanuals.com/es/professional/pediatr%C3%ADa/trastornosmentales-en-ni%C3%B1os-y-adolescentes/generalidades-sobre-los-trastornos-mentales-en-ni%C3%B1os-y-adolescentes
Espejel
García, M.V, & Jiménez Garcíam M. (2019). Nivel educativo y ocupación de
los padres: Su influencia en el rendimiento académico de estudiantes
universitarios. Rev. Iberoamericana para la Investigación y el Desarrollo
Educativo. 10, (19): 10-26. https://doi.org/10.23913/ride.v10i19.540
García
Alanis, M.C. (2018). Mitos y Realidades sobre la Depresión, Educación para la
salud, México. https://www.epsnutricion.com.mx/dctos/mitos_y_realidades_sobre_la_depresion.pdf
Garzón
Patterson, M., Pascual Cuesta, Y., & Collazo Lemus, E. (2018). Relación
entre depresión y características sociodemográficas en cuidadores principales
de pacientes con enfermedad de Alzheimer. Rev Cubana Enfermer [Internet].
34(1):15-21. http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S086403192018000100010&lng=es
Gómez
González, J.P, Jaimes Morenom S.Y, & Cañas Betancur D.C. (2019). Relación
de la depresión con el bajo rendimiento académico en la etapa escolar. [Tesis
en opción al título de Licenciado en Psicología]. Universidad Cooperativa
de Colombia. p 30-51 https://repository.ucc.edu.co/bitstream/20.500.12494/15874/4/2019_depresion_bajo_rendimiento.pdf
González
Borges, M., Silva Rojas, M., & Torres Martínez, E. (2020).
Intento suicida en edad pediátrica, un problema de salud actual. Revista
Electrónica Medimay [Internet], 27(3), 288–98. http://www.medimay.sld.cu/index.php/rcmh/article/view/1729
González-Forteza,
C., Hermosillo de la Torre, A. E., Vacio-Muro, M.A, Peralta, R., & Wagner,
F. A. (2015). Depresión en adolescentes. Un problema oculto para la salud
pública y la práctica clínica. Bol. Med. Hosp. Infant. Mex. [Revista en la
Internet]. 72(2):149-155.
http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S166511462015000200149&lng=es.
Gozzer
Minchola, M., & Santana Bazalar, I. (2017). Sintomatología
depresiva y estilos parentales en niños del Colegio Privado Peruano Canadiense
de Chiclayo, 2015. Rev. Cuerpo méd. 10(1), 75–81. https://doi.org/10.35434/rcmhnaaa.2017.101.40
Hormaza,
L.L., & Amezquita Torres, F.C. (2018). Significados de las prácticas de
cuidado realizadas por cuidadores formales de personas con trastorno de
conducta en Cundinamarca (Colombia). Revista Española De Discapacidad. 6
(1): 159-165. https://www.cedd.net/redis/index.php/redis/article/view/404
Kaye J, Morton J, Bowcutt M, & Maupin D. Depression: the
forgotten diagnosis among hospitalized adults. J NeuroscNurs 2000; 32 (1):7-15.
Larios, L.,
Laborde, C., Sánchez, M., Gaviria, G., & Lastre, G. (2017). Caracterización
de factores de riesgo psicosociales que inciden en Trastorno depresivo mayor
en adolescentes. Cienc innov salud. 4(2):1-8. http://revistas.unisimon.edu.co/index.php/innovacionsalud/article/view2813
Lee, F., Hakon,
H., Giedd, J., Lein, E.S., Šestan, N., Weinberger, D., & Casey, B.J. (2014)
Mental Health: Opportunity and Obligation. Science. 346 (6209): 547-549.
Olivera, W.
A., Villalobos Aguinaga, M.A., & León Jiménez, F. E. (2016). Nivel de
conocimientos sobre depresión mayor en médicos de atención primaria en
Lambayeque, Perú, 2014. Rev Neuropsiquiatr [Internet]. 79(1):23-30.
http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S003485972016000100004&lng=es
Marcheco
Teruel, B. (2015). El rol de los genes en la depresión: una mirada al presente
y futuro en el campo de las investigaciones genéticas. Rev Cubana Genet.
Comunit. 9(1):5-7. https://www.medigraphic.com/pdfs/revcubgencom/cgc-2015/cgc151a.pdf
Martínez
Debs, L., Lorenzo Ruiz, A., & Llantá Abreu, M. (2019). Carga del cuidador
en cuidadores informales primarios de pacientes con cáncer de cabeza y cuello. Rev
haban cienc méd [Internet]. 18(1):
126-137.
http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1729519X2019000100126&lng=es.
Mayo
Márquez, R.C., López Borroto, K., & García Ranero, A.B. (2011).
Intervención educativa para elevar el nivel de conocimientos sobre depresión en
familiares de adultos mayores diagnosticados con esta patología. Rev.
MEDICIEGO; 17(Supl. 1). http://www.revmediciego.sld.cu/index.php/mediciego/article/view/1990
Melendro
Estefanía, M., De-Juanas, O., & Rodríguez Bravo, A. (2017). Deficiencies
in socio-educational intervention with families of adolescents in risk of
exclusion. Bordón
Revista Española de Pedagogía. 69, (1): 10-15. https://dialnet.unirioja.es/servlet/articulo?codigo=5768587
Méndez
Francis, X. (1998). El Niño que no sonríe. Madrid: Ed Pirámide, 46–82.
Merricka,
M., Ports, K., Forda, D., Afifib, T., Gershoff, E., & Grogan-Kaylo, A.
(2017). Unpacking the impact of adverse childhood experiences on adult mental
health. Child Abuse & Neglect, 69: 10–19. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6007802/
Ministerio
de Salud Pública. (2020). Dirección de registros médicos y estadísticas de
salud. Anuario Estadístico de Salud. 2019. La Habana. https://temas.sld.cu/estadisticassalud/
Morales Fuhrimann,
C. (2017). La depresión: Un reto para toda la sociedad del que debemos hablar. Rev
Cubana Salud Pública [Internet]. 43(2). http://scieloprueba.sld.cu/scielo.php?script=sci_arttext&pid=S086434662017000200001&lng=es
Organización
Mundial de la Salud. (2016). Temas de salud. Depresión [Internet].
Washington: Oficina Regional para Las Américas. Disponible en: http://www.who.int/topics/depression/es
Organización
Mundial de la Salud. (2018). Depresión. Centro de prensa. http://www.who.int/es/news-room/factsheets/detail/depression
Organización
Panamericana de la Salud. (2018). Atlas de salud mental de las Américas 2017.
Washington, D.C.: OPS. http://iris.paho.org
Ortiz, L.,
Blando, L., Figueroa, I., Pinto, N., & Sánchez, B.
(2006). Habilidad de cuidadores familiares de personas con enfermedad crónica.
Mirada internacional. Aquichán. 6(1):22-33. https://www.redalyc.org/pdf/741/74160104.pdf
Peña
Martínez, D. (2018). Caracterización psicológica de las familias de pacientes
diagnosticados con depresión en el hospital pediátrico Mártires de Las Tunas.
Trabajo de terminación de residencia. Facultad Ciencias Médicas. Tunas.
Polaino, L.,
& García, V. (1993). La depresión infantil en Madrid. Un estudio
epidemiológico. Editorial AC: Madrid, 35-41
Provensal
Estarellas, M.L. (2013). Depresión en la vida urbana y en la vida rural.
Trabajo final de grado de Psicología. Universitat de les Illes Balears. 21p. https://dspace.uib.es/xmlui/bitstream/handle/11201/104/depresi%C3%B3n%20en%20la%20vida%20urbana%20y%20en%20la%20vida%20rural.pdf?sequence=1&isAllowed=y
Ramos
Rodríguez, V., Abreu Suárez, G., Fuentes Fernández, G., Portuondo Leyva, R.,
Moreno Mora, T., & Ramírez García, B. (2019). Características de los
cuidadores principales de niños y adolescentes con fibrosis quística. Rev
Cubana Pediatr [Internet]. 91(1): 460. http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S003475312019000100002&lng=es.
Rey, J.M.,
Bella-Awusah, T.T., & Jing, L. (2017). Depresión en niños y
adolescentes. (Prieto-Tagle MF, ed.). En Rey JM (ed), Manual de Salud Mental
Infantil y Adolescente de la IACAPAP. Ginebra: Asociación Internacional de
Psiquiatría del Niño y el Adolescente y Profesiones Afines, p 5-9.https://iacapap.org/content/uploads/E.1-Depresi%C3%B3n-Spanish-2017.pdf
Rodríguez
Benavides, L., Marcheco Teruel, B., Rosado Ruiz-Apodaca, I., Frómeta Renté, A.,
Fuentes Smith, E., & Mors, O. (2015). Actitudes hacia la
depresión, el diagnóstico predictivo y las investigaciones genéticas en
individuos de Santiago de Cuba. Rev Cubana Genet Comunit. 9(1):73-87.
https://www.medigraphic.com/pdfs/revcubgencom/cgc-2015/cgc151f.pdf
Rossignoli,
A. (2019). Presencia de Ansiedad y Depresión en cuidadores primarios de niños y
niñas con cáncer en la Asociación ecuatoriana de padres de niños, niñas y
adolescentes con cáncer (ASONIC) en la ciudad de Quito. Facultad de Ciencias
Médicas. UIDE. Quito. 73p. https://repositorio.uide.edu.ec/handle/37000/3816
Royo
Moya, J., & Fernández Echeverría, N. (2017). Depresión y suicidio
en la infancia y adolescencia. Pediatr Integral, XXI (2). 116.
e1- 116. e6. https:// www.pediatriaintegral.es.
Sanz, J.,
& García-Vera, M. P. (2017a). Ideas equivocadas sobre la depresión y su
tratamiento (I). Papeles del Psicólogo, 38, 169-176. https://doi.org/10.23923/pap.psicol2017.2833
Sanz, J.,
& García-Vera, M. P. (2017b). Ideas equivocadas sobre la depresión y su
tratamiento (II). Papeles del Psicólogo. 38, 177-184. https://doi.org/10.23923/pap.psicol2017.2834
Sanz, J.,
& García-Vera M P. (2020). Las ideas equivocadas sobre la depresión
infantil y adolescente y su tratamiento. Clínica y Salud [Internet]. 31(1):
55-65. http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S113052742020000100006&lng=es
Silva
Correa, Y. (2017, 1 de julio). ¿Qué pasa con la fecundidad en Cuba? Granma
[Internet]. http://www.granma.cu/cuba/2017-07-01/que-pasa-con-lafecundidad-en-cuba-01-07-2017-11-07-14
Silva, D.,
Valdivia, M., Benjamín, V., Arévalo, A., Dapelo, R., & Soto, C. (2017).
Intento de suicidio y factores de riesgo en una muestra de adolescentes
escolarizados de Chile. Revista de Psicopatología y Psicología Clínica. 22
(2): 33-42. http://revistas.uned.es/index.php/rppc.
Soriano
Fuentes, S., De la Torre Rodríguez, R., & Soriano Fuentes, L. (2003).
Familia, trastornos mentales y ciclo vital familiar. Medicina de Familia
(And); 4(2). https://docplayer.es/15397542-Familia-trastornos-mentales-y-ciclo-vital-familiar.html.
Soto-González,
M., Da Cuña-Carrera, I., Gutiérrez-Nieto, M., & Barreira-Salgado, A.
(2018). Nivel educativo de los progenitores como factor mediador del estrés
académico. FEM, 21 (1): 23-29. www.fundacioneducacionmedica.org
Suárez
Vega, D. (2018). Depresión: Mitos y realidades. Medellín. Colombia.
https://mindsaludmental.com/conference/depresion-mitos-y realidades/
Vargas
Jaimes, C., Villafaña Montiel, L., Moysén Chimal, A., &
Eguiluz Romo, L. (2019). Estrategias de afrontamiento y funcionamiento
familiar en padres de hijos con intento suicida. Rev. Enseñanza e
Investigación en Psicología, 1(2). https://revistacneip.org/index.php/cneip/article/view/41
Wu, V. East, P.
Delker, E. Blanco, E. Caballero, G. Delva, J. Lozoff, B., & Gahagan, S.
(2019). Associations
Among Mothers’ Depression, Emotional and Learning? Material Support to Their
Child, and Children’s Cognitive Functioning: A 16 Year Longitudinal Study. Child
Development; 90 (6):1952-1968. https://pubmed.ncbi.nlm.nih.gov/29664558/
, Madley R. Parra García
, Zuleimys Salgado
Fernández
, Yuriasqui Gómez Ali
,