Resumen
Fundamentación: La
preeclampsia conforma una de las complicaciones más frecuentes y severas de la
gestación y contribuye de manera significativa a la mortalidad materna y
perinatal durante el parto o en el puerperio
Objetivo: Analizar los
factores predisponentes de la preeclampsia en mujeres gestantes en la unidad de
trabajo de parto y recuperación del Centro de Salud tipo C Rioverde en el
periodo de abril a diciembre del año 2020.
Método: Estudio
cuantitativo, de corte transversal y enfoque descriptivo. La muestra de
casos- tipo quedó conformada por las 36 pacientes. Los métodos utilizados
fueron la medición, la observación, el análisis y síntesis y el deductivo. Como
técnicas se utilizaron una encuesta, la revisión de documentos y el cálculo del
índice de masa corporal.
Resultados: En los
factores maternos, la edad materna mostró la mayor incidencia, seguida por la
enfermedad hipertensiva del embarazo en algún embarazo previo. De los factores
paternos predisponentes, el más importante fue el 73,3% que tenía un nuevo
compañero sexual; en el factor sobre las enfermedades preexistentes tuvo mayor
incidencia la enfermedad hipertensiva crónica. El factor predisponente
relacionado al embarazo arrojó una alta presencia de las infecciones urinarias
(79,2%). Entre las complicaciones maternas sobresalió el desprendimiento de
placenta y la hemorragia postparto; y de las perinatales hubo 8 muertes y
varios nacimientos fueron prematuros.
Conclusión:
Se
confirma la importancia de realizar controles prenatales adecuados a gestantes
con factores de riesgo, ya que la preeclampsia es una de las patologías que
conlleva graves complicaciones. La mayoría de los factores predisponentes son
no modificables, por lo que se requiere una esmerada atención prenatal que
garantice el diagnóstico precoz y el manejo oportuno de esta entidad.
Palabras clave: Factores
predisponentes; preeclampsia; gestante; embarazada; Esmeraldas; Rioverde.
Abstract
Background:
Preeclampsia is one of the most frequent and severe complications of pregnancy
and contributes significantly to maternal and perinatal mortality during
childbirth or in the puerperium.
Objective: To analyze
the predisposing factors for preeclampsia in pregnant women in the labor and
recovery unit of the Rioverde Type C Health Center in the period from April to
December 2020.
Method:
Quantitative, cross-sectional study with a descriptive approach. The sample of
typical cases was made up of 36 patients. The methods used were measurement,
observation, analysis and synthesis, and deductive. As techniques, a survey,
document review and body mass index calculation were used.
Results: In
maternal factors, maternal age showed the highest incidence, followed by
hypertensive disease of pregnancy in a previous pregnancy. Of the predisposing
paternal factors, the most important was 73.3% who had a new sexual partner;
Chronic hypertensive disease had a higher incidence in the factor on
pre-existing diseases. The predisposing factor related to pregnancy showed a
high presence of urinary infections (79.2%). Among the maternal complications,
placental abruption and postpartum hemorrhage stood out; and of the perinatal
ones, there were 8 deaths, and several newborns were premature.
Conclusion: The
importance of carrying out adequate prenatal controls for pregnant women with
risk factors is confirmed, since preeclampsia is one of the pathologies that
entails serious complications. Most of the predisposing factors are
non-modifiable, so careful prenatal care is required to ensure early diagnosis
and timely management of this entity.
Keywords:
Predisposing factors; preeclampsia; pregnant; pregnant; Esmeraldas; Rioverde.
Factores
Predisponentes de Preeclampsia en Mujeres Gestantes en el Centro de Salud Tipo
C Rioverde
La preeclampsia es una enfermedad de etiología
desconocida en la que surge un sustrato fisiopatológico de hipoxia tisular
generalizada, especialmente en la microcirculación, con repercusión
multisistémica que puede afectar, de manera particular, al riñón, el hígado,
los vasos sanguíneos y hasta el sistema nervioso central (1).
La preeclampsia conforma una de las
complicaciones más frecuentes y severas de la gestación y contribuye de manera
significativa a la mortalidad materna y perinatal durante el parto o en el
puerperio. Es definida, como la presencia de cifras tensionales mayores o
iguales a 140/90mmhg, proteinuria mayor a 300mg/24h, creatinina sérica elevada
(>30 mg/mmol), en la gestante con embarazo mayor a 20 semanas o hasta dos
semanas posparto (2).
Un análisis metódico de la Organización Mundial
de la Salud (OMS) sobre las causas de muerte materna, ha expuesto que los
trastornos hipertensivos conforman una de las principales causas de mortalidad
materna en los países en vías de desarrollo, especialmente en África, América
Latina y El Caribe. En los países en desarrollo, la preeclampsia-eclampsia
puede producir hasta el 30 % de las muertes maternas, por lo que se considera a
esta patología como una problemática de salud pública (3).
En Ecuador la preeclampsia y eclampsia son las
primeras causas de muerte materna desde el año 2006, y representan el 27,53% de
todas las muertes maternas (457 de 1660 ocurridas en el periodo 2006- 2014)
(3). El manejo médico se puede tornar ineficaz por la presentación tardía de la
enfermedad; y es que su naturaleza es impredecible, por lo que se requiere
control y monitoreo persistentes en las alteraciones hemodinámicas de las
pacientes.
Un factor predisponente
es un elemento predictivo que puede describir algo que aumenta el riesgo de una
persona de presentar una afección o enfermedad; es decir, es aquel factor que
hace que una persona tenga más opciones de tener una patología o trastorno que
otra (4). A través de este estudio de investigación, se
planteó analizar los factores predisponentes
asociados a la preeclampsia en mujeres gestantes atendidas en el Centro de
Salud Tipo C de Rioverde, que atiende a la población del cantón del mismo
nombre y es el único centro de salud público en las cercanías dotado con las
herramientas necesarias para la atención de pacientes con preeclampsia y
eclampsia.
A partir de la problemática que representa la
prevalencia de preeclampsia para la población de gestantes en Rioverde, surgió
la siguiente interrogante científica ¿Cuáles son los factores
predisponentes que influyen en la preeclampsia en mujeres gestantes en el
Centro de Salud Tipo C de Rioverde?
Como objetivo de la investigación se planteó analizar los factores
predisponentes de la preeclampsia en mujeres
gestantes en la unidad de trabajo de parto y recuperación del Centro de salud
tipo C de Rioverde, en el período entre el 1 de abril y
el 31 de diciembre del año 2020.
Método
Se realizó un estudio cuantitativo, de corte
transversal y alcance descriptivo, para caracterizar a las embarazadas
diagnosticadas con preeclampsia, atendidas en el Centro de Salud Tipo C de
Rioverde, así como identificar los factores predisponentes de esa patología y
conocer las complicaciones maternas y perinatales que se produjeron entre el 1 de abril y el 31 de diciembre del año 2020. La
población incluyó a las 297 gestantes en parto y puerperio y la muestra de casos - tipo quedó conformada por las 36
pacientes atendidas por preeclampsia y que cumplieron los criterios de
inclusión (mujeres en edades entre 18 y 40 años, con registros médicos
completos y que dieron su consentimiento informado para participar entrar en el
estudio) y de exclusión (abandonaron el subcentro para parir en otro centro
de salud o en el hogar).
Los métodos
empíricos utilizados fueron la medición y la observación, que permitieron
obtener los datos cuantitativos que fueron procesados para analizarlos a partir
de tablas y figuras. Los métodos teóricos usados fueron el análisis, síntesis y
el deductivo. Esos métodos permitieron ir de lo general en las Ciencias de la
Salud a lo particular de cada embarazada, ver a cada una en su individualidad,
para luego sintetizar el objeto de estudio como un todo, desde las
características personales hasta las complicaciones maternas y perinatales que
se presentaron.
Como técnicas del estudio se utilizaron una
encuesta para la obtención de datos generales, cuyo cuestionario, con preguntas
de opción múltiple, pedía las variables edad, estado civil, relaciones
maritales anteriores, nivel de instrucción terminado y enfermedades
preexistentes, la revisión de documentos (las historias clínicas), con una
ficha para registrar
las variables tiempo de gestación, factores predisponentes
maternos y paternos, así como los propios del embarazo, el tipo de preeclampsia,
las complicaciones maternas y perinatales, para finalmente utilizar la técnica
para calcular el índice de masa corporal (IMC). Se siguió la fórmula: peso (kg)
/ estatura (m2) x 100. Para la valoración de cada gestante se
utilizaron las categorías que se muestran en la Tabla 1.
 En la presente investigación no se valoró la influencia de la
raza, debido a la composición étnica esencialmente Afroecuatoriana de casi toda
la población del cantón Rioverde, lo que arrojaría índices de sesgo para otras
investigaciones.
En la presente investigación no se valoró la influencia de la
raza, debido a la composición étnica esencialmente Afroecuatoriana de casi toda
la población del cantón Rioverde, lo que arrojaría índices de sesgo para otras
investigaciones.
Previo a la ejecución del estudio se solicitó el
permiso correspondiente por la coordinación de la Maestría en Salud Pública para
la receptación de la información.
Se obtuvo la autorización del centro
de salud para la realización el estudio, se obtuvo el consentimiento informado
de las gestantes y se aseguró la utilización de los datos para fines
científicos. Se explicó que se guardaría el anonimato de las pacientes
incluidas en la investigación.
En este artículo científico no existen conflictos
de intereses.
Resultados
 Los primeros
resultados valorados se centraron en la caracterización de las gestantes que
presentaron preeclampsia en
el
Centro de Salud Tipo C Rioverde. De una población de 297
gestantes en parto y puerperio en el período entre
abril y diciembre del año 2020, 36 presentaron preeclampsia (12,12%), según
se recogió en las historias clínicas.
Los primeros
resultados valorados se centraron en la caracterización de las gestantes que
presentaron preeclampsia en
el
Centro de Salud Tipo C Rioverde. De una población de 297
gestantes en parto y puerperio en el período entre
abril y diciembre del año 2020, 36 presentaron preeclampsia (12,12%), según
se recogió en las historias clínicas.
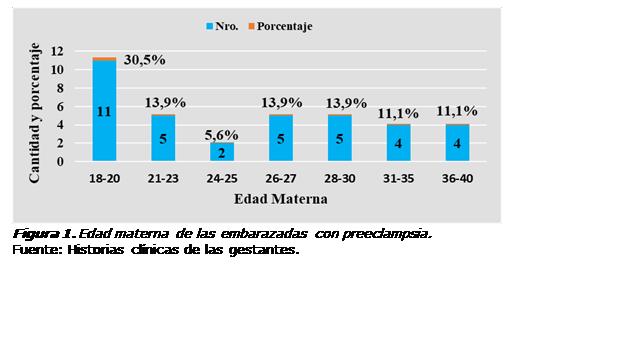 Con respecto a
la edad materna (Figura 1), el más alto porcentaje se encontró en el grupo de
menor edad (18 a 20 años), con el 30,5%. Luego se ubicaron con el 13,9% los
grupos etarios de 21 a 23, de 26 a 27 y de 28 a 30 años. Hubo cuatro casos
(11,1%) en las edades de 31 a 35 y de 36 a 40 años, respectivamente. El grupo
etario con menos casos se encontró en las gestantes de 24- 25 años.
Con respecto a
la edad materna (Figura 1), el más alto porcentaje se encontró en el grupo de
menor edad (18 a 20 años), con el 30,5%. Luego se ubicaron con el 13,9% los
grupos etarios de 21 a 23, de 26 a 27 y de 28 a 30 años. Hubo cuatro casos
(11,1%) en las edades de 31 a 35 y de 36 a 40 años, respectivamente. El grupo
etario con menos casos se encontró en las gestantes de 24- 25 años.
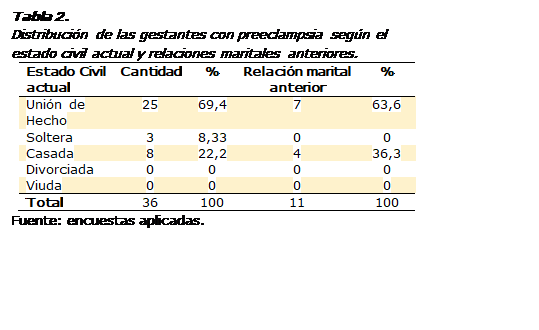
La
Tabla 2 muestra la distribución de las gestantes con preeclampsia según el
estado civil actual y relaciones maritales que hubieran tenido con
anterioridad. Lo más significativo fue que 25 de las 36 (69,4%) estaban en
unión de hecho y de ellas 7 (63,6%) habían tenido una relación marital anterior
(n=11). También llama la atención que, de las 8 casadas, 4 ya habían tenido una
primera relación marital, lo que en esa categoría representa el 36,3%. Las
otras 3 gestantes eran madres solteras.
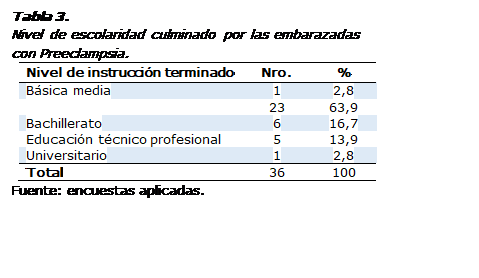
Según el nivel de escolaridad terminado
por las embarazadas con preeclampsia (Tabla 3), solo 1 (2,8%) tiene título
universitario y 5 (13,9%) culminaron el nivel técnico- profesional, mientras 6
(16,7%) terminaron el bachillerato. La mayoría (63,9%) solo terminó la básica
superior y 1 (2,8%) la básica media.
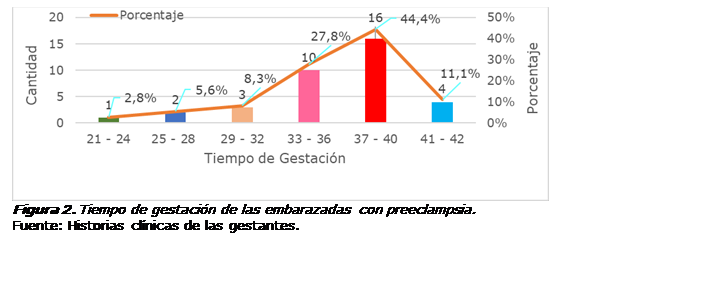
Al
determinar el tiempo de gestación de las embarazadas con preeclampsia, se
conoció que el 44,4% estaba entre las semanas 37 y la 40 y el 11,1% entre la 41
y 42, etapas favorables para el alumbramiento por la madurez fetal.
 Esas
cifras fueron seguidas por el 27,8% entre las semanas 33 a la 36. En las
semanas de mayor riesgo prenatal solo hubo un caso entre las 21 y 24 semanas
(2,8%), dos casos entre la 25 y la 28 (5,6%) y tres casos (8,3%) en el rango de
29 a 32 semanas de gestación
(Figura 2).
Esas
cifras fueron seguidas por el 27,8% entre las semanas 33 a la 36. En las
semanas de mayor riesgo prenatal solo hubo un caso entre las 21 y 24 semanas
(2,8%), dos casos entre la 25 y la 28 (5,6%) y tres casos (8,3%) en el rango de
29 a 32 semanas de gestación
(Figura 2).
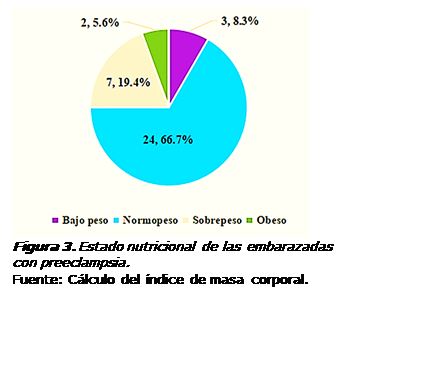
 En la Figura 3
se muestran los resultados del estado nutricional de las gestantes objeto de
estudio. Según el cálculo del IMC de cada embarazada, el
66,7% estaban normopeso; el 19,4% estaban sobrepeso; mientras, en los extremos,
el 8,3% reflejaron estar bajo peso y el 5,6% eran obesas.
En la Figura 3
se muestran los resultados del estado nutricional de las gestantes objeto de
estudio. Según el cálculo del IMC de cada embarazada, el
66,7% estaban normopeso; el 19,4% estaban sobrepeso; mientras, en los extremos,
el 8,3% reflejaron estar bajo peso y el 5,6% eran obesas.
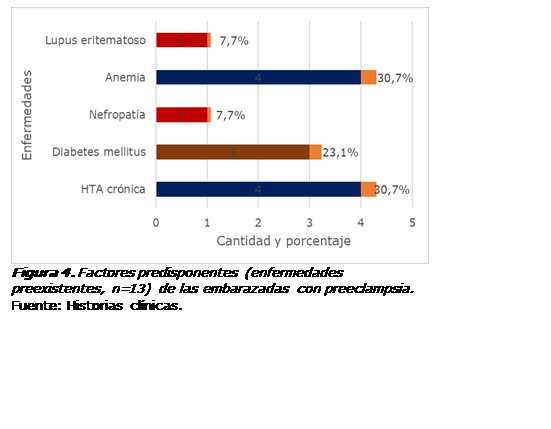
La
caracterización realizada fue la puerta de entrada para comprender mejor los
cuatro factores predisponentes de la preeclampsia en la muestra de estudio. De esta forma, la Figura 4 muestra las enfermedades preexistentes en 13 de ellas,
encontrándose la enfermedad hipertensiva crónica (30,7%), la anemia (30,7%), la diabetes mellitus (23,1%), nefropatías (7,7%) y
lupus eritematoso (7,7%).
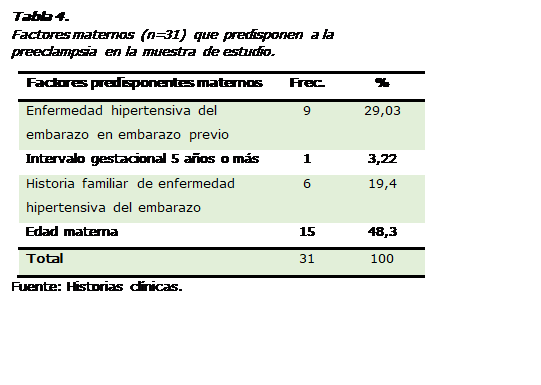
El
segundo factor predisponente son los maternos (Tabla 4). La
edad materna (menores de 20 años o mayores de 35) demostró la existencia de 15
pacientes (48,3%), mientras la enfermedad
hipertensiva del embarazo en
algún embarazo previo se encontró en el 29,03%. En seis embarazadas
existía una historia familiar de
esa patología, pero solo en
una (3,22%) había un intervalo gestacional 5 años o más.
En
la Figura 5 se presentan los factores paternos predisponentes (n=15) en las
embarazadas con preeclampsia. El 73,3% tenía un nuevo compañero sexual
(coincidiendo con las 11 mostradas en la Tabla 2); en tres casos se
encontraron
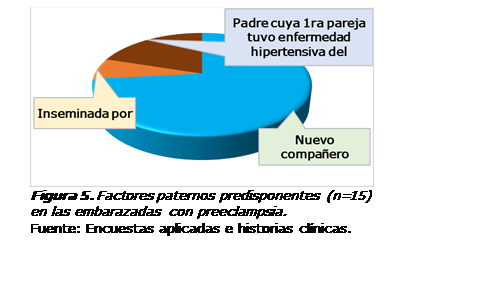
padres cuya primera
pareja padeció de
enfermedad
hipertensiva del embarazo (20%) y hubo un caso en que la gestante fue
embarazada por un donador.
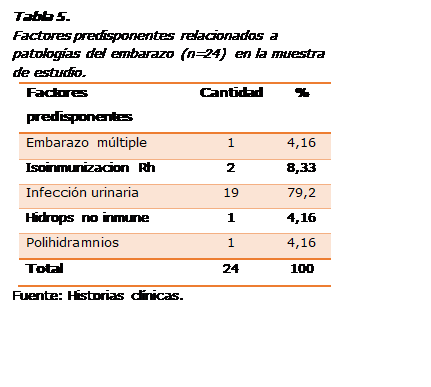
El último factor predisponente
investigado fueron las patologías relacionadas al propio embarazo de la muestra
de estudio. La Tabla 5 muestra que las infecciones urinarias estuvieron
presentes en 19 casos (79,2%), y en menor medida se presentaron la
isoinmunizacion Rh (8,33%); y embarazo múltiple, hidrops no inmune y polihidramnios,
las tres afecciones con solo el 4,16%.
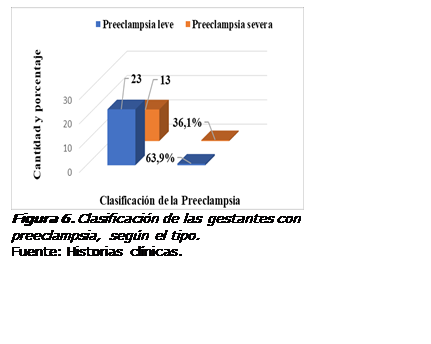
 El análisis de
los factores predisponentes de la preeclampsia en mujeres gestantes en la
unidad de trabajo de parto y recuperación del Centro de salud tipo C Río Verde,
en el período entre abril y diciembre del año 2020, no estaría completo si no
se hubieran categorizado los tipos de preeclampsia ni medido las complicaciones
que esos factores provocaron. De acuerdo con los síntomas y signos, el 63,9% manifestó
la preeclamsia leve, mientras el 36,1% evolucionó hacia formas severas (Figura
6).
El análisis de
los factores predisponentes de la preeclampsia en mujeres gestantes en la
unidad de trabajo de parto y recuperación del Centro de salud tipo C Río Verde,
en el período entre abril y diciembre del año 2020, no estaría completo si no
se hubieran categorizado los tipos de preeclampsia ni medido las complicaciones
que esos factores provocaron. De acuerdo con los síntomas y signos, el 63,9% manifestó
la preeclamsia leve, mientras el 36,1% evolucionó hacia formas severas (Figura
6).
En
la Tabla 6 se presentan tanto las complicaciones maternas como las perinatales.
De esta forma, las historias clínicas reflejaron que hubo 15 complicaciones
maternas, encabezadas por el desprendimiento de placenta (33,3%) y la
hemorragia postparto (20,0%); le siguieron en frecuencia el daño a otros
órganos (un caso a corazón y otro a riñón), eclampsia y hematoma
retroplacentario,
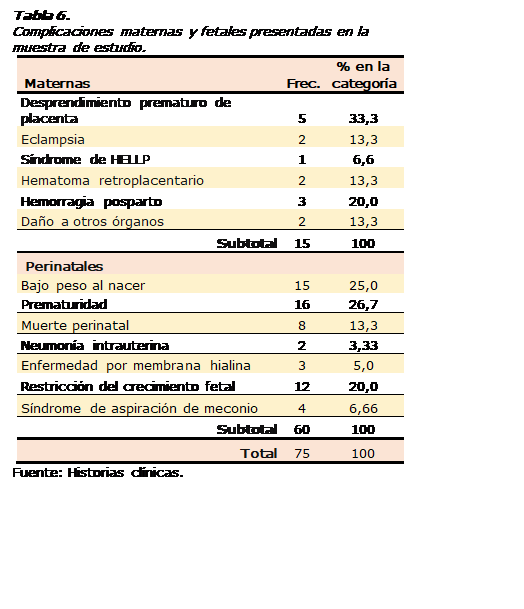 cada uno
representando el 13,3%, y un caso que evolucionó al Síndrome de HELLP (6,6%).
cada uno
representando el 13,3%, y un caso que evolucionó al Síndrome de HELLP (6,6%).
Muchas
más complicaciones se manifestaron en los fetos o bebés. Hubo que lamentar la
muerte en 8 embarazos (13,3%). Del total de nacimientos, el 26,7% fue
clasificado como prematuro, 25% tuvo bajo peso al nacer, el 20% tuvo
restricción del crecimiento fetal, y en porcentajes más bajos se encontró que
el 6,66% presentó síndrome de aspiración de meconio, tres casos (5,0%) con
enfermedad por membrana hialina y dos casos con neumonía intrauterina (3,33%).
Discusión
Existen
varias formas de clasificar los factores predisponentes o conducentes a riesgo de la
preeclampsia, algunos nombrados de forma más específica, como raza, edad,
nutrición,
exposición
limitada al esperma de la pareja, cónyuge con antecedente de preeclampsia en un
embarazo con otra mujer, antecedente de preeclampsia
en la misma embarazada, etc. (6-10), y otros más generalizadores, como
hereditarios y adquiridos, familiares, ambientales, inmunológicos e
individuales (11,12). En el presente estudio se ha usado la categorización del National High
Blood Pressure Education Program Coordinating Committee (13), de los Estados
Unidos, que ha servido de referencia mundial para variados estudios y que
considera cuatro amplias categorías: factores maternos, factores paternos,
factores del embarazo y factores predisponentes por enfermedades existentes.
Con
respecto a la edad materna, el más alto porcentaje en cuanto a cifras totales
(n=36) se encontró en el grupo de menor edad (18 a 20 años), con el 30,5%, que
al sumarle el 11,1% en las edades de 36 a 40 años refleja un 41,6%. Este dato,
sin embargo, se visualiza mejor y cobra mayor valor informativo, cuando se
focaliza dentro del resultado de los factores predisponentes maternos en sí
mismos, donde la frecuencia relativa (n=31) arroja el 48,3%, consolidando el criterio
que las edades extremas se constituyen en un factor de riesgo a tomar en cuenta
para el desarrollo de la preeclampsia.
Estos
resultados coinciden con varios estudios reportados en la literatura médica. Kupfermic et
al. (14) concluyeron que en las mujeres más jóvenes son en las que más influye
la preeclampsia y que permite aceptar las teorías hereditarias e inmunológicas
en las que se basaron Infante et al. (9) para explicar que en ellas se produce
una mayor resistencia del músculo uterino y una deficiente adaptación del árbol
vascular a las necesidades que impone la gestación. Y, por otra parte, Cruz et
al. (15) y
Dragun
et al. (16) hallaron que en la mujer mayor de 35 años (más cuando se suma la
multiparidad), los daños ya crónicos del sistema vascular, que sufre desgastes
a causa de la edad, conllevan a la consecuente esclerosis que compromete el
aporte sanguíneo adecuado en un nuevo embarazo y establece una insuficiencia
circulatoria con isquemia uteroplacentaria.
Otro
importante factor predisponente materno fue la enfermedad hipertensiva del
embarazo en algún embarazo previo. En esta investigación se encontró en el
29,03% de los casos. En este sentido, Sibai et al. (1) encontraron un 20% de
recurrencia, mientras Reyes et al. (17)
encontraron como el principal factor
de riesgo real, con significación estadística, el antecedente personal de enfermedad
hipertensiva del embarazo (OR 18,034; p=0,000).
El
tercer factor predisponente materno encontrado en este estudio fue la historia
familiar de enfermedad hipertensiva del embarazo EHIE (casi el 20%), dato que
coincide con la investigación de
Valdés
et al. (18) donde encontraron el antecedente familiar de madre con preeclampsia
(OR= 7,35) o hermana (OR= 5,59) y con la de Kanasaki et al. (19), quienes hallaron
que el riesgo de desarrollar preeclampsia durante el embarazo aumenta dos a
cinco veces en parientes de primer grado de mujeres afectadas. De igual forma, Chesley et al.
(20) encontraron que hasta en un 26% las hijas de madres que tuvieron
preeclampsia en alguna gestación desarrollaban también esta patología.
Las
enfermedades preexistentes, como factor predisponente relevante, se
manifestaron en 13 de las 36 gestantes, siendo las de mayor peso la enfermedad
hipertensiva crónica, anemia, diabetes mellitus, lupus y nefropatía. Estos
resultados coinciden con una amplia revisión del tema por Curiel
et al. (21), quienes sentencian que algunos factores de riesgo maternales
para presentar preeclampsia incluyen enfermedades predisponentes al daño
cardiovascular, como la diabetes, el lupus eritematoso sistémico, la HTA
crónica, así como las trombofilias.
Un
resultado interesante se encontró en este estudio cuando se realizó el cálculo
del IMC de cada embarazada. Como se mostró en los resultados, 7 gestantes
estaban sobrepeso (19,4%) y 2 eran obesas (5,6%). Ese resultado no coincide con
Álvarez et al. (22) quienes, también calculando el IMC, encontraron una
proporción de obesidad entre las pacientes con preeclampsia (48,5% de ellas con
ganancia exagerada de peso) y concluyen que el incremento del índice de masa
corporal influye en el riesgo de preeclampsia y esta a su vez en los adversos
resultados maternos y perinatales. De igual forma, Suárez et al. (8) concluyeron
que el índice de masa corporal pregestacional tiene relación directa con la
salud materna y fetal independientemente de la ganancia de peso en el embarazo. Curiel et al.
(21) hablan de que hay numerosas publicaciones que muestran que la obesidad es
un factor predisponente para el desarrollo de preeclampsia, pero el mecanismo
exacto por el que la obesidad favorece su aparición no se conoce totalmente.
El
tercer grupo de factores predisponentes se centró en los paternos, detectándose
una frecuencia de 15. De las embarazadas con preeclampsia, el 73,3% tenía un
nuevo compañero sexual, en tres casos se encontraron padres cuya primera pareja
padeció de enfermedad hipertensiva del embarazo (20%). Jasovic et al. (23)
demostraron que durante el primer embarazo se inicia una reacción inmunológica
ante la primera exposición a antígenos paternos y fetales extraños a la
placenta, que contribuye a esta patología.
Coincidiendo con el presente estudio se encontró el de López et al. (24),
quienes determinaron el efecto del cambio de paternidad en el segundo
embarazo y concluyeron que éste aumentó
30 % el riesgo de preeclampsia/
eclampsia en el embarazo siguiente, en comparación con las mujeres que
continuaron con la misma pareja. Como confirmación de estos hechos está el
estudio de Valdés et al. (18), quienes encontraron que los factores identificados
que incrementan el riesgo de preeclampsia son las edades maternas extremas,
exposición limitada al esperma de la pareja y cónyuge con antecedente de preeclampsia
en un embarazo con otra mujer.
Los
estudios teóricos hablan del papel inmunológico como posible contribución a la
placentación anormal, que se basa en que la unidad feto- placentaria con
antígenos paternales, que van a ser extraños para la madre y van a condicionar
el desarrollo de la enfermedad. Hay estudios donde se ha visto mayor incidencia
de preeclampsia en gestaciones posteriores con nuevas parejas que con la misma
pareja (25), o el papel protector de la exposición prolongada al esperma de la
misma pareja, como reflejo del tiempo de cohabitación con la misma pareja antes
de la concepción (26), o la mayor incidencia de preeclampsia en las mujeres que
usan contraceptivos de barrera y en las inseminaciones artificiales de donante
desconocido, más que con donante de pareja (27).
Finalmente,
el último factor predisponente investigado fue el propio del embarazo de la
muestra de estudio. Como se observó, las infecciones urinarias estuvieron
presentes en el 79,2% de la muestra y en menor medida, todas por debajo del 9%,
se ubicaron la isoinmunizacion Rh, el embarazo múltiple, hidrops no inmune y
polihidramnios. En este sentido, el estudio de Rosell et al. (28), también con
una muestra de 36 pacientes, encontró un caso de isoinmunización Rh y otro de
polihidramnios, mientras Pacheco (29), en un estudio realizado en Perú, reportó el 2,7 % de
embarazos múltiples en mujeres con preeclampsia.
Curiel
et al. (18) valoran que la infección urinaria es la invasión microbiana del aparato urinario que sobrepasa la
capacidad de los mecanismos de defensa del huésped, produce una reacción
inflamatoria y, eventualmente, alteraciones morfológicas o funcionales.
Todos los factores predisponentes encontrados en la muestra de
estudio deben haber influido, de una forma u otra, en el desarrollo de la preeclampsia,
aunque no siempre en el mismo grado. De esta forma, y de acuerdo con los
síntomas y signos, el 63,9% fueron categorizadas como con preeclamsia leve,
mientras el 36,1% presentó formas severas. Estos resultados, al compararlos con
el de López et al. (24), en México, tienen una similitud en cuanto a la mayor
prevalencia de la forma leve, aunque esos investigadores encontraron que el 1,75% de
su muestra evolucionó a eclampsia, el 3,75% a preeclampsia severa y el 94%
fueron casos de preeclampsia leve. El presente estudio, sin embargo, presentó
resultados diferentes a los de Parra et al. (30), quienes encontraron preeclampsia
leve en el 39,2 % y severa en el 55,8%.
Es
precisamente por ser la preeclampsia una entidad clínica que puede presentarse
en diversos grados de severidad, es una prioridad la correcta clasificación de
acuerdo con criterios clínicos y de laboratorio como fundamento clave para el
tratamiento y pronóstico de las pacientes.
Otros
elementos de la caracterización de las gestantes con preeclampsia, así como la
valoración de los factores predisponentes al riesgo explican las complicaciones
que se presentaron en la muestra de estudio.
Como
se mostró en los resultados, hubo tanto complicaciones maternas
como perinatales. Las 15 complicaciones maternas (20% del total) incluyeron el
desprendimiento de placenta, la hemorragia postparto, el daño a otros órganos
(un caso a corazón y otro a riñón), eclampsia y hematoma retroplacentario, y un
caso que evolucionó al Síndrome de HELLP.
Desde
el punto de vista perinatal (80% del total) hubo 8 muertes, el 26,7% de los
nacimientos fueron prematuros, el 25% tuvo bajo peso al nacer, el 20% tuvo
restricción del crecimiento fetal, y en porcentajes más bajos se presentaron el
síndrome de aspiración de meconio, tres casos con enfermedad por membrana
hialina y dos casos con neumonía intrauterina. Vázquez et al. (31) encontraron
varios resultados parecidos. En pacientes preeclámpticas, la incidencia del
bajo peso al nacer fue del 22,7%, los pretérminos fueron el 18,3% y el
crecimiento intrauterino retardado se dio en el 22,4%. Por su parte, Pacheco et
at. (29), también coincidiendo con el presente estudio, concluyeron que entre
las complicaciones perinatales estaban la restricción del crecimiento
intrauterino, la prematuridad, la alteración del bienestar fetal, la muerte
fetal especialmente tardía y morbimortalidad neonatal. Sin embargo, en los
hallazgos de complicaciones maternas encontraron rotura prematura de membranas
y hemorragia anteparto (29).
Si
bien es cierto que algo más del 50% de las embarazadas presentaron la preeclampsia
en momentos en que ya había madurez fetal (entre las semanas 37 y 44), hubo
cifras importantes en la que la preeclampsia apuntaba hacia resultados
negativos. Como se demostró,
el
27,8% estaba entre las semanas 33 a la 36 (10 pacientes), y con riesgo aún más
incrementado, hubo una paciente entre las 21 y 24 semanas (2,8%), dos casos
entre la 25 y la 28 (5,6%) y tres casos (8,3%) en el rango de 29 a 32 semanas
de gestación. Álvarez et al. (22) encontraron
complicaciones maternas en el 6,1% de las pacientes y complicaciones perinatales
en el 23,9 % de los neonatos. Por su parte, Valdés et al. (18) tienen puntos de
similitud y de diferencia con este estudio, ya que encontraron como
complicaciones la restricción del crecimiento fetal, el oligoamnios, la muerte
fetal, el hematoma retroplacentario, la insuficiencia o infartos placentarios y
el parto pretérmino.
Para
todo personal de salud en la atención a gestantes, los antecedentes personales
deben servir como marcadores clínicos que permitan detectar la preeclampsia en
estadios clínicos precoces y evitar su progresión hacia formas graves.
Si
a todo lo analizado se le añade el nivel de instrucción terminado, los riesgos
aumentan.
De las 36 gestantes, 6
terminaron el bachillerato, el 63,9% solo terminaron la básica superior, e incluso
una solo logró vencer la básica media. Es conocido que un nivel de instrucción
elevado ayuda a comprender mejor los riesgos, buscar con inmediatez la ayuda
profesional médica y cumplir con los tratamientos. Se puede plantear que el
nivel de educación no fue un elemento a favor en estas embarazadas de Rioverde.
Tal vez una limitación en este estudio la haya sido el no haber incluido en la
investigación la situación socioeconómica de la muestra, especialmente por ser
esta zona un área donde abundan mucho los trabajos de pesca y agropecuarios.
Conclusiones
El
análisis de los factores predisponentes de la preeclampsia en mujeres gestantes
en la unidad de trabajo de parto y recuperación del Centro de salud tipo C de
Rioverde mostró que las cuatro áreas de riesgo objeto de estudio se
manifestaron en la muestra estudiada.
Entre los factores maternos, la edad
materna mostró la mayor incidencia, seguida por la enfermedad hipertensiva del
embarazo en algún embarazo previo y la existencia de una historia familiar de esa
patología. No fue significativo en este estudio el intervalo gestacional de 5
años o más.
De
los factores paternos predisponentes, una cifra importante (73,3%) tenía un
nuevo compañero sexual; y este fue seguido por padres cuya primera pareja
padeció de enfermedad hipertensiva del embarazo. De igual forma, no fue
significativo, aunque sí sirvió como hecho confirmatorio de la literatura
médica, la existencia una gestante con preeclamsia embarazada por un donador.
En
el factor sobre las enfermedades preexistentes en las gestantes con preeclampsia
tuvo mayor incidencia la enfermedad hipertensiva crónica, y en orden
descendente se encontraron pacientes con anemia, diabetes mellitus, y un caso
con nefropatía y otro con lupus eritematoso.
El
factor predisponente relacionado al embarazo arrojó una alta presencia de las
infecciones urinarias (79,2%), y en mucho menor medida se presentaron la
isoinmunizacion Rh, embarazo múltiple, hidrops no inmune y polihidramnios.
El
análisis conllevó a valorar las complicaciones maternas y perinatales que estos
factores producen. Las 15 complicaciones maternas incluyeron el desprendimiento
de placenta, la hemorragia postparto, el daño a otros órganos, eclampsia,
hematoma retroplacentario y Síndrome de HELLP. Desde el punto de vista
perinatal, hubo 8 muertes, varios nacimientos fueron prematuros, bajo peso al
nacer, restricción del crecimiento fetal, Síndrome de aspiración de meconio,
enfermedad por membrana hialina y neumonía intrauterina.
Estos
resultados nos revelan la importancia de realizar controles prenatales
adecuados a gestantes con factores de riesgo, ya que la preeclampsia, como se
ha demostrado aquí, es una de las patologías que conlleva graves complicaciones
para la madre y el feto. La mayoría de los factores predisponentes son no
modificables, por lo que se requiere una esmerada atención prenatal que
garantice el diagnóstico precoz y el manejo oportuno de esta entidad.
Actualmente la adecuada suplementación en la dieta y la intervención farmacológica
son los únicos medios con que se pueden ayudar a las gestantes en riesgo, pero
no han logrado prevenir por completo los casos de preeclampsia o reducir la
severidad de algunos de ellos. A futuro, las investigaciones se deberán enfocar
a tratar de comprender los mecanismos fisiopatológicos de esta enfermedad para
conocer su etiología.
Por
todas estas razones, todo el personal de salud debe incrementar la
identificación y control de las mujeres en edad fértil con riesgo
preconcepcional para que enfrenten su embarazo en las mejores condiciones
posibles, así como estar atentos en la identificación de los signos precoces de
la preeclampsia que garanticen una intervención médica temprana. Es importante
que se pongan en práctica políticas de educación en la población femenina con
miras a evitar embarazos en los extremos de la vida fértil.