Presentación de Caso
Salpingectomía Laparoscópica
Ambulatoria en una Paciente con Derivación Ventrículo- Peritoneal. Quito, Ecuador, 2019.
Laparoscopic
Ambulatory Salpingectomy in a Patient with Ventricle- Peritoneal Derivation. Quito,
Ecuador, 2019.
Norberto
A. Carballosa Labrada y Maritza A. Velasco
Bastidas
y Maritza A. Velasco
Bastidas
Centro
Clínico-Quirúrgico Ambulatorio. IESS el Batán, Quito, Ecuador.
La
correspondencia sobre este artículo debe ser dirigida a Norberto A. Carballosa
Labrada.
Email:
nesycarballosa@yahoo.com; maritza.velasco@iess.gob.ec
Fecha
de recepción: 17 de marzo de 2022.
Fecha
de aceptación: 14 de junio de 2022.
¿Cómo
citar este artículo? (Normas APA): Carballosa
Labrada, N.A., & Velasco Bastidas, M. A. (2022). Salpingectomía
Laparoscópica Ambulatoria en una Paciente con Derivación Ventrículo- Peritoneal.
Quito,
Ecuador, 2019. Revista
Científica Hallazgos21, 7
(2), 231-236. http://revistas.pucese.edu.ec/hallazgos21/
Resumen
Introducción: La derivación o
fístula ventrículo-peritoneal es una cirugía que se hace para aliviar el
aumento de la presión intracraneal debido al exceso de líquido cefalorraquídeo
(LCR) sobre el cerebro (hidrocefalia) donde hay
una acumulación de líquido del cerebro y la médula espinal (LCR). Esta
acumulación de líquido ocasiona presión más alta de lo normal sobre el cerebro.
El exceso de presión, o la presión mantenida por mucho tiempo, dañarán el
tejido cerebral. Una derivación ayuda a drenar el exceso de líquido y aliviar
la presión en el cerebro y se debe colocar tan pronto como se diagnostique la
hidrocefalia.
Objetivo: presentar la conducta
anestésica en una paciente con derivación ventrículo-peritoneal durante una
salpingectomía laparoscópica ambulatoria en el centro clínico– quirúrgico IESS
El Batan.
Método: se presenta una
paciente del sexo femenino de 32 años de edad con antecedentes de 2 cesáreas y
con diagnóstico de hidrocefalia obstructiva a partir de un tumor en fosa
posterior (Hemangioblastoma), que a sus 17 años se le realizó la derivación V-P
y que acude a realizarse salpingectomía laparoscópica de forma ambulatoria.
Resultados: se administra
anestesia general orotraqueal exitosamente, dándose de alta a las 8 horas del postoperatorio
inmediato.
Conclusiones:
Cada
vez son más frecuentes los pacientes que llegan al acto quirúrgico-anestésico
con derivaciones ventrículo-peritoneales y que la cirugía mini-invasiva puede
resolver con menos complicaciones. La conducta anestésica en la literatura es
muy discutida y escasa, pero se impone la valoración individualizada de cada
paciente para la toma de decisiones y así poder lograr resultados
satisfactorios.
Palabras
clave:
derivación ventrículo-peritoneal; salpingectomía
laparoscópica ambulatoria.
Abstract
Introduction:
Ventricle peritoneal shunt or fistula is a surgery done to relieve increased
intracranial pressure due to excess cerebrospinal fluid over the brain
(hydrocephalus) where there is an accumulation of fluid from the brain and spinal
cord (fluid cerebrospinal). This buildup of fluid causes higher pressure on the
brain than normal. Excess pressure, or pressure maintained for a long time,
will damage brain tissue. A shunt helps drain excess fluid and relieve pressure
in the brain and should be placed as soon as hydrocephalus is diagnosed. Objective:
To present the anesthetic management in a patient with ventricle peritoneal
shunt during ambulatory laparoscopic salpingectomy.
Method:
The case of a 32-year-old female patient with a history of 2 previous caesarean
section and diagnosed with hydrocephalus is presented. The VP shunt was
performed at age 17 and laparoscopic salpingectomy was performed on an
outpatient basis.
Results:
Orotracheal general anesthesia was successfully administered, and the patient
discharged 8 hours after the immediate postoperative period.
Conclusions:
Patients who arrive at the surgical- anesthetic act with ventricle-peritoneal
shunts are becoming more frequent and mini-invasive surgery can resolve their
medical condition with fewer complications. The anesthetic management in the
literature is very controversial and scarce, but the individualized assessment
of each patient is required to make decisions and thus achieve satisfactory
results.
Keywords: ventricle peritoneal shunt; ambulatory laparoscopic
salpingectomy.
Salpingectomía
Laparoscópica Ambulatoria en una Paciente con Derivación Ventrículo- Peritoneal.
Quito,
Ecuador, 2019.
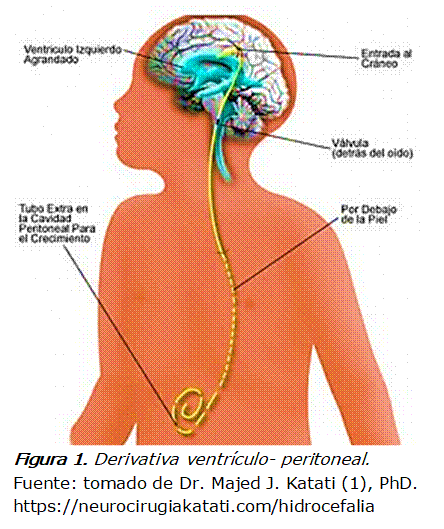 La hidrocefalia es la
dilatación de los ventrículos cerebrales que se produce por un defecto
congénito o adquirido en el drenaje del líquido cefalorraquídeo (LCR). Las
válvulas de derivación (VD) ventrículo- peritoneal y ventrículo- atrial regulan
la circulación del LCR y permiten la disminución de la presión intracraneal con
lo que contribuyen al control de la hidrocefalia y disminuyen la
morbimortalidad de estos pacientes (1).
La hidrocefalia es la
dilatación de los ventrículos cerebrales que se produce por un defecto
congénito o adquirido en el drenaje del líquido cefalorraquídeo (LCR). Las
válvulas de derivación (VD) ventrículo- peritoneal y ventrículo- atrial regulan
la circulación del LCR y permiten la disminución de la presión intracraneal con
lo que contribuyen al control de la hidrocefalia y disminuyen la
morbimortalidad de estos pacientes (1).
Existen reportes de
riesgo de difusión de Co2 a través de la derivación V-P con el consecuente
incremento de la presión intracraneal (PIC) durante la intervención quirúrgica
laparoscópica, pero en busca de un mejor beneficio con la cirugía mini-invasiva
aún no existe estudio comparativo con las diferentes técnicas que permita evaluar
cuál es la mejor forma de evitar el aumento de la presión intracraneal; sin
embargo, cada vez es más frecuente la presencia de estos pacientes con
derivaciones VP y colecistectomía, salpingectomía, entre otras. En este trabajo
se presenta a una paciente con derivación ventrículo-peritoneal que acude a
realizarse una salpingectomía laparoscópica ambulatoria para esterilización
quirúrgica.
Reporte de Caso Clínico
Paciente femenina de
32 años de edad con antecedentes de dos cesáreas previas e hidrocefalia
obstructiva debido a un tumor de fosa posterior (hemangioblastoma) el que se
resecó hace 15 años y se le colocó una derivación ventrículo- peritoneal.
Se realizó valoración
preanestésica, clasificada como ASAII por su cuadro clínico y antecedentes
quirúrgicos. Se realizó salpingectomía laparoscópica según lo reportado en la
literatura y se le administró anestesia general balanceada para un tiempo
quirúrgico de 30 minutos, manteniendo presiones de insuflación entre 10 y 12
mmHg.
Se colocaron 2 puertos
de 5 mm y uno de 10 mm a nivel umbilical, utilizando lente de 30 grados y 5 mm.
Generalmente, para evitar el neumoencéfalo, suele exteriorizarse el catéter
ventrículo peritoneal. En este caso específicamente, se decidió no exteriorizar
el catéter ni tampoco pinzarlo y se mantuvo Vm:5L/min, Vt:400 ml/min, Fr:12,
P1: 14 cmH2o, y así se realizó la salpingectomía, sin complicaciones.
Durante el
postoperatorio, la paciente se mantuvo estable hemodinámicamente. Se le
administró analgesia oral para el control del dolor y evolucionó sin
complicaciones. Fue enviada hacia su domicilio con paracetamol 500 mg cada 8
horas por 5 días. El especialista en Neurología reportó no recidiva del tumor
con control de la hidrocefalia por la derivación ventrículo peritoneal.
Discusión
La PIC aumenta en
cirugía laparoscópica cuando el paciente adopta posición de Trendelemburg,
aumento de la presión de vena cava superior, ingurgitación de venas cerebrales
e hipercapnia. Cuando utilizamos presión de insuflación superior a 16 mmHg por
más de 3 horas de cirugía, el Co2 difunde con facilidad por el catéter V-P y si
la válvula del catéter se vuelve incompetente aumenta el riesgo de embolismo de
Co2 al cerebro, elevando la PIC, provocando daños neurológicos por hernia del
encéfalo posterior (2-4).
En paciente con
derivación V-P el aumento de la PIC persiste más tiempo que en pacientes sanos
en los que el incremento de la PIC es transitorio y se normaliza a los 10
minutos de comenzada la insuflación. Esto ocurre por aumento de la presión
abdominal y por la posible obstrucción de la punta del catéter que dificultan
el drenaje del LCR. Cuando la válvula del catéter es competente puede soportar
presiones de 300 mmHg, muy superior a la presión de insuflación abdominal que
utilizamos en nuestra paciente que fue de 10 a 12 mmHg (5-7).
Se han utilizado
diferentes técnicas para disminuir el riesgo de reflujo de Co2, lo que provoca
aumento de la PIC. Uno es aumentar el volumen de insuflación paulatinamente,
evitando presión intraabdominal superior a 16 mmHg, reducir el volumen de
insuflación para evitar apertura del catéter y que los procederes quirúrgicos
no superen las 3 horas de duración.
Debemos tener presente
el tiempo en el que el paciente tiene la derivación V-P, porque a mayor tiempo
de colocada, existe la posibilidad de que el catéter no funcione y si este
produce suficientes adherencias abdominales como para impedir la salpingectomía,
debemos convertir la cirugía laparoscópica en cirugía abierta abdominal (8,9).
Estos procedimientos
son más frecuentes en casos pediátricos, por lo que debemos considerar esta
técnica por ser muy beneficiosa para nuestros niños; de ahí la importancia de
la presentación que aquí se ha hecho.
Conflicto de Intereses
Los autores declaran no tener ningún
conflicto de intereses.
Referencias
1. Katati MJ. Hidrocefalia Blog (Internet).
Neurocirugía Katati. Granada: Clínica
Thinkmedical - 958 10 81. [citado 2022 Feb 12]. Disponible en: https://neurocirugiakatati.com/hidrocefalia
2. Dabdoub C, Dabdoub C, Chavez M, Villarroel J, Ferrufino J, Coimbra
A, et al. Abdominal
cerebrospinal fluid pseudocyst: a comparative analysis between children and
adults. Childs Nerv Syst [Internet]. 2014 [cited 2015 may 28];30(4):579-89 pp. Disponible
en: http://dx.doi.org/10.1007/s00381-014-2370-2.
3. Popa F,
Grigorean VT, Onose G, Popescu M, Strambu V, Sandu AM. Laparoscopic treatment
of abdominal complications following ventriculoperitoneal shunt. Journal of
Medicine and Life [Internet]. 2009 [cited 2015 may 28]; 2(4):426-36 pp. Disponible
en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3019022/.
4. Parelkar SV,
Sanghvi BV, Samala DS, Paradkar BA, Patil SH, Oak SN. Two-port laparoscopic
management of a giant pseudocyst complicating ventriculoperitoneal shunt.
Journal of Indian Association of Pediatric Surgeons [Internet]. 2014 Jul-Sep [cited 2015 mar 15];19(3):181-3 pp.
Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4155640/.
5. Sandesh V.
Parelkar, Beejal V. Sanghvi, Devdas S. Samala, Bhupesh A. Paradkar, Shalil H.
Patil, and Sanjay N. Oak: Two-port laparoscopic management of a giant
pseudocyst complicating ventriculoperitoneal shunt. J Indian Assoc Pediatr
Surg. 2014 Jul-Sep;19(3):181–83. doi: 10.4103/0971-9261.136483 PMCID:
PMC4155640
6. Tomiyama A, Harashina
J-i, Kimura H, Ito K, Honda Y, Yanai H, et al. An Intra-Abdominal Pseudocyst around a Ventriculoperitoneal Shunt
due to Streptococcus Infection 7 Years after Shunt Surgery. Surgery Research and
Practice [Internet]. 2014 [cited 2015 mar 22]; 2014:898510. Disponible
en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4208502/ http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4208502/pdf/SRP2014-898510.pdf
.
7.
Park YS, Park IS, Park KB, Lee CH, Hwang SH, Han JW. Laparotomy versus
Laparoscopic Placement of Distal Catheter in Ventriculoperitoneal Shunt
Procedure. Journal of Korean Neurosurgical Society [Internet]. 2010 [cited 2015
may 03];48(4):325-9. Disponible
en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2982910/
8.
Schucht P, Banz V, Trochsler M, Iff S, Krähenbühl AK, Reinert M, et al.
Laparoscopically assisted ventriculoperitoneal shunt placement: a prospective
randomized controlled trial. Journal of Neurosurgery [Internet]. 2015 [cited
2015 jul 20];122(5):1058-67. Disponible
en: http://thejns.org/doi/abs/10.3171/2014.9.JNS132791
9. Shao Y, Li M,
Sun JL, Wang P, Li Xk, Zhang QL, et al. A Laparoscopic Approach to
Ventriculoperitoneal Shunt Placement with a Novel Fixation Method for Distal
Shunt Catheter in the Treatment of Hydrocephalus. Minim Invasive Neurosurg
[Internet]. 2011 [cited 2015 feb 12]; 54(01):44-7. Disponible
en: https:// www.thieme-connect.com/products/ejournals/html/10.1055/s-0031-1271680
https:// www.thieme-connect.com/products/ejournals/pdf/10.1055/s-0031-1271680.pdf
.
y Maritza A. Velasco
Bastidas